Učinak lijekova na ljudski organizam. Nuspojave tableta: na koje organe utječu lijekovi
UVOD
Obično, kada uzimamo lijek, ne razmišljamo previše o njegovoj daljnjoj sudbini u tijelu. To je jasno. Stalo nam je do rezultata, ne shvaćajući što se događa u nama kada lijek stigne tamo. No, prije nego što donese olakšanje, lijek mora napraviti pravi put kako bi se našao na pravom mjestu u pravo vrijeme, a ne izgubio svoje oružje. Taj put može biti dug ili kratak, ali uvijek je težak, a na svakom koraku "malog doktora" čekaju unaprijed postavljene zamke, barijere i vrtlozi biokemijskih transformacija. Pokušajmo mentalno pratiti svaki korak ovog "hrabrog putnika".
Znanost koja proučava međudjelovanje lijekova i živih organizama naziva se farmakologija, i dio je golemog kompleksa medicinskih znanosti. Porijeklo riječi "farmakologija" je grčko: od "pharmakon" - lijek i "logos" - znanost. Ali čak iu rječniku starih Egipćana možete pronaći definiciju "pharmaki", koja u prijevodu zvuči kao "davanje liječenja".
1. DROGA I DJELOVANJE ORGANIZMA NA NJEGA
Lijek- tvar koja liječi, donosi olakšanje od bolesti ili potiče oporavak. Prema ovoj definiciji, i dobar razgovor i pažnja nama bliskih ili nepoznatih ljudi mogu postati lijek. Ali za farmakologiju, lijek jest tvar koja ulaskom u živi organizam kemijskom ili fizikalno-kemijskom interakcijom uzrokuje promjenu bioloških funkcija.
Lijek može biti kruta, tekuća ili plinovita, mala ili velika molekula i niz drugih fizičkih, fizikalno-kemijskih i kemijska svojstva, od kojih se svaki ogleda u svom biološkom djelovanju. Lijek može biti analog prirodnih supstanci ili sintetiziran u našem tijelu (npr. alkaloid ili hormon) ili biti supstanca koja nema takve analoge. Otrovi su često i lijekovi (mislimo na "pčelinji otrov" ili "zmijski otrov"), dok svaki siguran lijek može postati otrov - sve ovisi o dozi.
Danas moderno liječenje biljem, odnosno fitoterapija, nipošto nije tako bezopasno kako njegovi pristaše tvrde, pozivajući na napuštanje "kemijskih lijekova" u korist "prirodnih". U svakom slučaju, samoliječenje je štetno, ali kod "amaterske" upotrebe ljekovitog bilja treba uzeti u obzir i činjenicu da ni pismenost pripreme lijeka, ni točnost njegove doze (sve to, usput, zajamčeno nam je kada su "klasični" oblici lijekova - tablete, kapsule i drugi) često jednostavno nedostižni, a to dovodi do strašnih posljedica. Na primjer, nepravilno pripremljeni izvarak biljke sene može dovesti do oštrih bolova i grčeva u trbuhu (pogotovo ako se sjetite da ga pripremaju za one koji pate od zatvora).
Da bi se lijek lakše uzimao i da bi pravilno djelovao, daje mu se određeni izgled. Istodobno se koriste različiti dodaci za dobivanje i održavanje oblika, promjenu neugodnog okusa, produljenje (prolongiranje) djelovanja lijeka i sl. Ovako stvorene tablete, kapsule, otopine, čepići, masti, flasteri nazivaju se oblik doziranja. Postoji mnogo oblika doziranja. Konvencionalno se dijele u četiri skupine: čvrste, tekuće, meke i plinovite. Čvrsti oblici doziranja uključuju tablete, kapsule, praškove, granule, dražeje, brikete i slično. U ovu grupu spadaju i sve vrste naknada koje se sastoje od više vrsta ljekovitog biljnog materijala. tekući oblici- razne otopine, suspenzije, sirupi, kapi, emulzije, tinkture, ekstrakti. Soft - masti, kreme, gelovi, linimenti, paste, čepići, flasteri; plinoviti - sredstva za inhalacijsku anesteziju, aerosoli i tako dalje. Za referencu, Dodatak 1 navodi sve trenutno korištene oblike doziranja.
Tijekom proteklih 10-20 godina znanost o lijekovima i njihovoj proizvodnji napravila je velik korak naprijed. Stvoreni su novi učinkoviti oblici doziranja kako bi se smanjila učestalost doza, osiguralo ravnomjerno i dugotrajno otpuštanje aktivni sastojci, smanjiti vjerojatnost nuspojave. Korištenje takvih oblika olakšava upotrebu lijekova i daje opipljiviji rezultat u liječenju.
Kada kupujete lijek, svakako obratite pozornost na njegovo pakiranje. Nedavno su slučajevi otkrivanja krivotvorina među najpopularnijima lijekovi(štoviše, u nekim je slučajevima prilično teško razlikovati krivotvorinu od originala). Farmaceutske tvrtke koje proizvode lijekove koji se posebno često krivotvore, poduzimaju korake za sprječavanje krivotvorenja. Obraćaju se informativnim publikacijama, specijaliziranim i popularnim, s objavama upozorenja. Predstavnici tih tvrtki posjećuju liječnike i ljekarnike, informiraju ih o mogućim krivotvorinama, objašnjavajući kako razlikovati prave lijekove od krivotvorina. Proizvođači neprestano poboljšavaju ambalažu uvodeći dodatne razine zaštite: holograme, 3D ispis, posebne fontove i tako dalje. Svaka serija lijeka ima "Certifikat o sukladnosti", koji je na Vaš zahtjev dužan dostaviti djelatnik ljekarne.
Ambalaža lijeka može biti 2 vrste: unutarnja (primarna) i vanjska (sekundarna). Lijek može imati obje vrste pakiranja ili jedno. Primarno pakiranje je u izravnom kontaktu s lijekom. Na primjer, tablete mogu biti pakirane u blistere ili staklenke, kapi ili otopine u ampule ili bočice, masti i kreme u staklenke ili tube i tako dalje. Kako bi se spriječilo oštećenje ili iz drugih razloga, primarno pakiranje također može biti pakirano, npr. u kutiji. Ovo će biti sekundarna ambalaža.
Kao primjer dizajna prikazano je pakiranje lijeka "Curiosin" ( slika 1).
Otvaranje sekundarne ambalaže
Slika 1. Označavanje i registracija lijekova
![]()
1. Na primarnom i sekundarnom pakiranju, dobro čitljivim fontom na ruskom jeziku mora biti naznačeno sljedeće:
Naziv lijeka i naziv djelatne tvari (ako lijek sadrži 1 komponentu);
Naziv proizvođača;
Serijski broj i datum proizvodnje;
Način primjene lijeka;
Doziranje i broj doza u pakiranju;
Najbolje prije datuma;
Uvjeti skladištenja lijeka;
Uvjeti za izdavanje u ljekarnama (lijek se izdaje na liječnički recept i bez njega);
Mjere opreza kojih se treba pridržavati prilikom primjene ovog lijeka.
2. Lijekovi smiju ići u prodaju samo s uputama za uporabu koje sadrže sljedeće podatke na ruskom jeziku:
Naziv i pravna adresa proizvođača;
Naziv lijeka, naziv djelatne tvari (ako lijek sadrži 1 komponentu);
Informacije o komponentama koje čine lijek, njihovim dozama, pakiranju;
Podaci o farmakološkom djelovanju djelatne tvari;
Indikacije za uporabu, kao i kontraindikacije;
Moguće nuspojave lijeka;
Moguće interakcije s drugim lijekovima;
Način primjene lijeka;
Rok trajanja i uvjeti skladištenja;
Naznaka da lijek treba čuvati izvan dohvata djece;
Uvjeti izdavanja (lijek se izdaje na liječnički recept ili bez njega).
3. Dodatno, na pakiranju se mogu staviti sljedeći podaci:
Logo proizvođača;
Zemlja proizvođača;
naziv lijeka i djelatne tvari na engleskom (ili latinskom); uz naziv se može staviti znak izvornosti koji označava da je to zaštitni znak ovog proizvođača i da ga drugi proizvođač ne može koristiti;
Crtični kod.
Budući da djelovanje lijeka na organizam nikada nije jednostrano, a tijelo također utječe na lijek, koristimo riječ "interakcija". U farmakologiji se djelovanje tijela na lijek označava pojmom farmakokinetika, i lijekovi na tijelu - farmakodinamika.
Farmakokinetika opisuje procese o kojima ovisi koncentracija lijeka u organizmu: apsorpcija, distribucija, biotransformacija (transformacija) i izlučivanje.
Zamislite da imamo lijek koji će vam pomoći da se riješite boli. Samo ga trebamo unijeti u krvotok. Uostalom, kako bi lijek dao terapeutski učinak, prvo mora ući u krvotok. Tek nakon toga, svladavši niz unutarnjih barijera, moći će doći do cilja, doći u kontakt s ciljnim stanicama, izazvati potrebne promjene u funkcioniranju tkiva, organa i sustava (što je manifestacija njegovog biološkog djelovanja) i, konačno, prolazeći kroz transformacije (biotransformacija), ili napustiti tijelo nepromijenjeno.
Kako lijek može ući u krvotok? Uobičajeno je razlikovati dva bitno različita načina: kroz gastrointestinalni trakt ( enteralno) i zaobilazeći gastrointestinalni trakt ( parenteralno). Enteralni načini primjene: kroz usta (ovaj put se naziva oralni), pod jezik (sublingvalno) i kroz rektum (rektalno). Parenteralno - na kožu i sluznicu (na primjer, vaginalno, odnosno na sluznicu vagine), injekcije, inhalacije. Izbor načina primjene ovisi o mnogim razlozima iu svakom pojedinom slučaju određuje liječnik.
Najpovoljniji i najprirodniji put davanja za pacijenta - kroz usta - ujedno je i najteži za lijek, jer mora prevladati dvije najaktivnije unutarnje barijere - crijeva i jetru, gdje se većina tvari transformira. .
Uz pomoć igle, lijek se može isporučiti u bilo koju točku tijela, pri čemu se osigurava točnost doziranja i brzina nastupa učinka. Ali ovo je dugotrajnija metoda, koja zahtijeva sterilnost i prisutnost medicinskog osoblja. A sama injekcija nije tako zgodna i bezbolna za pacijenta kao gutanje tablete.
Rektalni način primjene koristi se npr. kod bolesti probavnog trakta ili kada je bolesnik bez svijesti. Prednost ove metode je da oko trećina lijeka ulazi u opću cirkulaciju, zaobilazeći jetru.
Inhalacije se koriste za izravno djelovanje na bronhe ili za postizanje brzog i snažnog učinka, budući da je apsorpcija lijekova u plućima vrlo intenzivna.
Često se radi postizanja lokalnog učinka lijek primjenjuje izvana u obliku kapi u nos, oči i uši, losiona i sl.
Kao što vidite, postoje različiti načini davanja lijekova: kroz usta, u obliku injekcija, rektalno, izvana; a često jedan lijek ima različite oblike doziranja. Takva raznolikost nije hir razvijača lijekova, već potreba. Droge su u pravilu tvari koje su organizmu strane i ono ih na sve moguće načine pokušava neutralizirati i izbaciti. Lijekovi su na svakom koraku izloženi utjecajima koji ih mogu učiniti beskorisnima, pa čak i štetnima. Uostalom, nije često moguće isporučiti lijek izravno na leziju, jer, na primjer, to činimo nanošenjem masti na upaljeno područje kože ili ukapavanjem otopine u ranu oko. Obično put lijeka u tijelu nije lak i pun je barijera i prepreka. Pogledajmo pobliže sve što se na tom putu događa s drogom.
1.1. apsorpcija lijeka
Ubrizgani lijek prelazi s mjesta ubrizgavanja u krv, koja ga nosi po tijelu i dostavlja različitim tkivima organa i sustava. Ovaj proces se naziva apsorpcija (apsorpcija). Brzina i potpunost apsorpcije karakteriziraju bioraspoloživost lijeka, određuju vrijeme početka djelovanja i njegovu snagu. Naravno, pri intravenskoj i intraarterijskoj primjeni ljekovita tvar se odmah i potpuno "apsorbira", a njena bioraspoloživost je 100%.
Kada se apsorbira, lijek mora proći kroz stanične membrane kože, sluznice, stijenke kapilara, stanične i substanične strukture. Ovisno o svojstvima lijeka i barijerama kroz koje prodire, kao i načinu primjene, svi mehanizmi apsorpcije mogu se podijeliti u četiri glavna tipa: difuziju(prodor molekula zbog toplinskog gibanja), filtracija(prolazak molekula kroz pore pod pritiskom), aktivni transport(prijenos s troškovima energije) i pinocitoza(ćelijsko hvatanje makromolekularnih spojeva), u kojem se molekula lijeka, takoreći, gura kroz ovojnicu membrane ( slika 2). Isti mehanizmi transporta kroz membrane koriste se i za distribuciju lijekova u tijelu i za njihovo izlučivanje. Napominjemo da govorimo o istim procesima kojima stanica izmjenjuje tvari s okolinom.
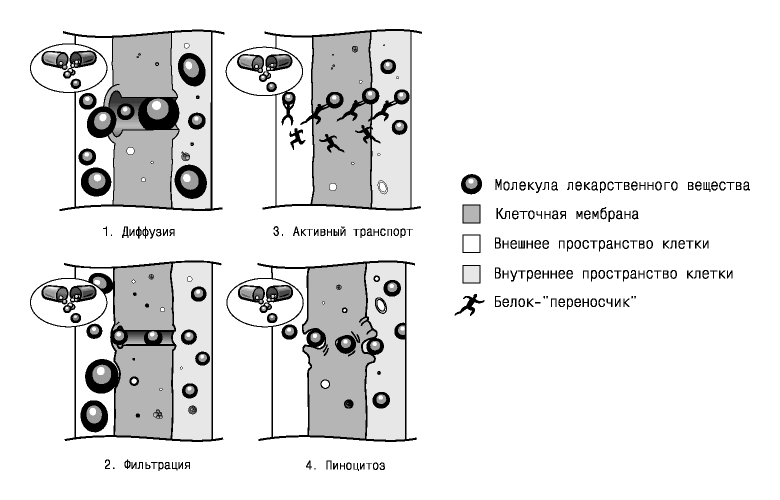
Slika 2. Glavni mehanizmi apsorpcije lijekova
Neki lijekovi koji se uzimaju na usta apsorbiraju se jednostavnom difuzijom u želucu, dok se većina apsorbira u tankom crijevu koje ima veliku površinu (oko 200 m 2 ) i intenzivnu prokrvljenost. Želudac je prva postaja na putu oralnih lijekova. Ovo zaustavljanje je prilično kratko. I već ih ovdje čeka prva zamka: lijekovi se mogu uništiti u interakciji s hranom ili probavnim sokovima. Kako bi se to izbjeglo, stavljaju se u posebne školjke otporne na kiseline koje se otapaju samo u alkalnom okruženju tankog crijeva. Kašnjenje u želucu je nepoželjno, jer je apsorpcija tamo relativno spora. Međutim, postoje lijekovi čija je apsorpcija u želucu poželjna jer moraju djelovati izravno na želudac i probavni proces, npr. lijekovi koji smanjuju kiselost želučanog soka neutralizirajući klorovodične kiseline(antacidi), lijekovi protiv čira. U želucu se odvija i apsorpcija lijekova s kiselim svojstvima: salicilne kiseline, acetilsalicilne kiseline, hipnotika iz skupine lijekova, derivata barbiturne kiseline (barbiturata), koji imaju sedativno, hipnotičko, anestetičko ili antikonvulzivno djelovanje i dr.
Zbog difuzije se ljekovite tvari pri rektalnoj primjeni apsorbiraju i iz rektuma.
Filtracija kroz pore membrane mnogo je rjeđa, budući da je promjer tih pora mali i kroz njih mogu proći samo male molekule.
Za lijekove su najpropusnije stijenke kapilara, a najmanje je propusna koža, čiji se gornji sloj sastoji uglavnom od orožnjavih stanica.
Ali intenzitet upijanja kroz kožu može se povećati. Podsjetimo, hranjive kreme i maske nanose se na posebno pripremljenu kožu (uklanjanje viška mrtvih stanica, čišćenje pora, poboljšanje prokrvljenosti postiže se npr. vodenom kupelji), a pojačavanje analgetskog učinka kod upale mišića (u medicini se to naziva miozitis, a u narodu kažu - "propuhalo") postižu uz pomoć lokalne masaže, utrljavanja masti i otopina u bolno mjesto.
Apsorpcija lijekova sublingvalno (pod jezik) je brža i intenzivnija nego iz gastrointestinalnog trakta.
Lijekovi koji se uzimaju oralno (a većina takvih lijekova) apsorbiraju se iz gastrointestinalnog trakta (želuca, tankog i debelog crijeva) i prirodno je da procesi koji se u njemu odvijaju u najvećoj mjeri utječu na njihovu apsorpciju.
Naravno, bilo bi nam vrlo zgodno kada bi se svi lijekovi mogli uzimati oralno. Međutim, to još nije postignuto. Neke tvari (primjerice, inzulin) potpuno uništavaju enzimi u probavnom traktu, dok druge (benzilpeniciline) potpuno uništava kiseli okoliš u želucu. Ovi lijekovi se daju injekcijom. Ista se metoda koristi ako je potrebno pružiti hitnu pomoć.
Ako lijek treba djelovati samo na mjestu ubrizgavanja, propisuje se izvana u obliku masti, losiona, sredstva za ispiranje i sl. Neki lijekovi s niskim dozama (npr. nitroglicerin) također se mogu apsorbirati kroz kožu kada se daju u specifičnim oblicima doziranja, kao što su transdermalni (transdermalni) terapijski sustavi.
Za plinovite i hlapljive lijekove glavna metoda je unošenje u tijelo udahnutim zrakom (inhalacija). Ovim uvodom dolazi do apsorpcije u plućima koja imaju veliku površinu i obilnu prokrvljenost. Aerosoli se apsorbiraju na isti način.
Medicinska praksa ima mnogo primjera pogrešne primjene oblika lijeka: postoje slučajevi opsežnih opeklina oka pri ukapavanju kapi namijenjenih za nos ili uši. Pogrešna intravenska primjena otopina za subkutane ili intramuskularne injekcije dovodila je čak do smrti pacijenata. Zbog toga je nemoguće narušiti korespondenciju između oblika doziranja i načina njihove primjene.
1.2. Distribucija lijeka u tijelu
Brzina pojave ovisi o raspodjeli lijeka u tijelu. farmakološki učinak, njegov intenzitet i trajanje. Doista, da bi počela djelovati, ljekovita tvar mora biti koncentrirana na pravom mjestu u dovoljnim količinama i tamo ostati određeno vrijeme. U većini slučajeva lijek se neravnomjerno raspoređuje u tijelu, u različitim tkivima njegove se koncentracije razlikuju 10 i više puta, iako je njegova koncentracija konstantna u krvi koja hrani ta tkiva. To je zbog razlika u propusnosti bioloških barijera, intenziteta opskrbe krvlju tkiva i organa.
Krv prenosi lijek po cijelom tijelu, ali ako je ljekovita tvar čvrsto povezana s bjelančevinama krvi, tada će ostati u krvi, neće dospjeti u druga tkiva i neće imati željeni učinak. U pravilu, vezanje na proteine plazme je reverzibilno i dovodi samo do produljenja trajanja djelovanja lijeka.
Stanične membrane glavna su prepreka na putu molekula lijeka do mjesta djelovanja. Različita ljudska tkiva imaju skup membrana s različitom propusnošću. Najlakše se savladavaju stijenke kapilara, a najteže su barijere između krvi i moždanog tkiva (hematoencefalna barijera ili "vrata u mozak") te između krvi majke i ploda (posteljica).
Neravnomjerna raspodjela lijeka u tijelu često uzrokuje nuspojave. Razmotrite sljedeći primjer. Čovjek se razbolio od upale pluća (upala pluća). To znači da mu je zahvaćeno plućno tkivo. Upalu pluća uzrokuju mikroorganizmi, najčešće pneumokoki. Kako bi se nosio s njima, liječnik propisuje, na primjer, sulfadimezin. Masa plućnog tkiva je 1000 g, 10 mg lijeka dovoljno je da utječe na mikrobe. Liječnik je, međutim, prisiljen propisati do 7000 mg sulfadimesina dnevno, budući da je samo tom dozom osigurana željena koncentracija lijeka u plućima. Ostatak sulfadimezina nakuplja se u jetri, bubrezima, mišićima i koštanoj srži, izazivajući u njima promjene koje često kompliciraju tijek bolesti i uzrokuju ozbiljne štete organizmu. Je li moguće smanjiti dozu? Ne, jer u ovom slučaju uzročnik bolesti neće biti uništen.
Ima li izlaza? Da. Potrebno je naučiti kako upravljati distribucijom lijekova u ljudskom tijelu. Pronađite lijekove koji se mogu selektivno nakupljati u određenim tkivima. Stvorite oblike doziranja koji oslobađaju lijek u onim organima i mjestima gdje je potrebno njegovo djelovanje.
I dok se ti zadaci u potpunosti ne riješe, čovječanstvo se neće moći nositi, primjerice, s rakom, bolešću koja odnosi mnoge živote. Pronađeni su iznimno aktivni spojevi koji mogu uništiti svako tumorsko tkivo. Ali... jao! Te tvari aktivno uništavaju i normalna tkiva, a znanstvenici još uvijek ne znaju kako postići da se nakupljaju samo u tumorskim tkivima.
1.3. Transformacija lijekova u tijelu
Na početku smo već rekli da su lijekovi strane tvari za tijelo, pa ih se ono neprestano pokušava riješiti. Da bi to postiglo, tijelo uz pomoć enzima pokušava razgraditi ili vezati molekulu lijeka i na taj način olakšati proces njenog uklanjanja iz tijela. Ljudski enzimski sustavi imaju ogromnu snagu i omogućuju tijelu da provodi procese koji u industrijskim uvjetima zahtijevaju visoke temperature, tlakove i tako dalje.
Većina lijekova prolazi kroz transformaciju u tijelu – biotransformaciju. Samo ne veliki broj lijekovi se iz tijela izlučuju nepromijenjeni. Glavne reakcije koje se odvijaju u ovom slučaju su oksidacija, redukcija, hidroliza, sinteza. Kao rezultat ovih reakcija mogu nastati nove tvari koje imaju veću aktivnost (imizin - dezipramin), toksičnost (fenacetin - fenetidin) ili imaju vlastito farmakološko djelovanje, različito od djelovanja uzetog lijeka (iprazid - izoniazid).
Mnogi se lijekovi pretvaraju tako da se za njih vežu molekule tvari koje su prisutne u tijelu. Potonji uključuju: glukuronsku kiselinu, glicin, metionin, cistein, octenu kiselinu i druge.
Glicin, na primjer, veže salicilnu kiselinu i benzojevu kiselinu, metionin - antituberkulozni agens etionamid, octena kiselina se kombinira sa sulfanilamidnim lijekovima. Dobiveni produkti u pravilu su lišeni ne samo specifičnog djelovanja, već i, što je vrlo važno, toksičnosti. Međutim, to otvara još jedan problem. Povlačenje iz cirkulacije važnih metaboličkih sudionika za naše tijelo može dovesti do kršenja biokemijskih procesa općenito i, stoga, nepovoljno utjecati na funkcioniranje različitih organa i sustava. Na primjer, metionin je esencijalna aminokiselina, potreba za njim mora se pokriti stalnom opskrbom izvana. Metionin je uključen u reakcije koje se javljaju tijekom stvaranja jezgre stanice. Ako se koristi previše metionina da bi se lijek učinio bezopasnim, biokemijski procesi su poremećeni i javljaju se tipični simptomi nedostatka ove aminokiseline.
igraju glavnu ulogu u procesu pretvorbe lijekova. jetreni enzimi- naša glavna biokemijska tvornica za čišćenje organizma od štetnih produkata metabolizma i svih stranih tvari. Zbog raznih kemijskih reakcija, složene netopljive molekule ljekovite tvari razgrađuju se ili pretvaraju u lakše topljive oblike, što pridonosi njihovom izlučivanju iz organizma. Kod bolesti jetre (ili drugih stanja s nedovoljnom brzinom sinteze ili niskom aktivnošću jetrenih enzima) pretvorba lijekova je usporena, što dovodi do povećanja snage i trajanja njihova djelovanja.
Aktivnost jetrenih enzima je toliko visoka da postoji čak i učinak "prvog prolaska" kroz jetru. Što je?
Kao što već znamo, lijekovi koji se apsorbiraju iz crijeva krvlju se prenose po tijelu tek nakon što prođu kroz jetru, a u tom "kemijskom laboratoriju" na njih djeluju enzimi.
Zaštitna svojstva jetre, koja nas spašava od otrovnih tvari, postaju snažna, au nekim slučajevima i nepremostiva prepreka ljekovitoj tvari. Samo nekoliko lijekova može prijeći ovu barijeru bez gubitka (barem djelomičnog) početnog djelovanja.
Učinak "prvog prolaska" kroz jetru uvelike otežava rad lijeka, ali jetra je prirodni branitelj tijela od stranih tvari. Ako se lijek brzo (prvi prolaz) razgrađuje u jetri, traže se drugi načini primjene lijeka. Na primjer, rektalno. Poznato je da oko trećine volumena krvi koja se kreće iz rektuma zaobilazi jetru. To se uzima u obzir pri izradi supozitorija (ili, jednostavnije, čepića), koji se tope na temperaturi ljudskog tijela i otpuštaju lijek koji se djelomično (1/3) apsorbira u opću cirkulaciju, zaobilazeći jetru. Ovakav način primjene neophodan je i u slučajevima kada bolesnik ne može gutati ili želudac više ne prihvaća nikakve lijekove.
1.4. Uklanjanje lijekova iz tijela
Glavnina lijekova nakon transformacije (biotransformacija) ili nepromijenjena izlučuje se iz tijela mokraćom putem bubrega. Izlučivanje tvari u ovom slučaju ovisi o njihovoj topljivosti u vodi i reakciji urina. Na primjer, s alkalnom reakcijom urina brže se izlučuju kiseli spojevi, a s kiselom lužnati. Te se razlike koriste i kod trovanja (intoksikacije) lijekovima, kada se promjenom reakcije mokraće uzimanjem odgovarajućih tvari postižu ubrzano izlučivanje tih lijekova iz organizma (npr. barbiturata ili alkaloida). Također je moguće ubrzati izlučivanje lijekova iz organizma uz pomoć diuretika uz uzimanje velike količine tekućine.
Osim bubrega, u izlučivanju sudjeluju i drugi sustavi. Neke ljekovite tvari (na primjer, tetraciklini, penicilin, difenin, kolhicin i drugi), kao i njihovi intermedijarni metabolički produkti (metaboliti) izlučuju se u žuči u crijevo, odakle se djelomično uklanjaju izmetom ili se reapsorbiraju u krv. (enterohepatična recirkulacija). Gastrointestinalni trakt također uklanja one tvari koje se, kada se daju kroz usta, ne apsorbiraju u potpunosti.
Plinovite i mnoge hlapljive tvari (na primjer, inhalacijski anestetici, mali dio prihvaćene doze alkohola) izlučuju se uglavnom plućima. Neki lijekovi se izlučuju žlijezdama slinovnicama (jodidi), znojnim, suznim (rifampicin), kao i žlijezdama želuca (morfij, kinin, nikotin) i crijeva (slabe organske kiseline).
Djelovanje lijeka i otrova uvelike ovisi o brzini izlučivanja i mogućnosti njezine regulacije. Zadržavanjem lijeka u organizmu može se povećati učinkovitost liječenja, a ubrzanim otpuštanjem otrova mogu se smanjiti posljedice trovanja.
Liječnici također koriste sposobnost nekih lijekova da se nakupljaju u tkivima i organima na putu do izlučivanja te na pravom mjestu propisuju upravo onaj lijek koji stvara najveću koncentraciju. Na primjer, kod upalnih bolesti mokraćnog sustava koriste se tvari koje se brzo izlučuju putem bubrega i stvaraju terapijsku koncentraciju u njima, na primjer, derivati nitrofurana (furazidin, nitrofurantoin i drugi). U slučaju upale mokraćnog mjehura (cistitisa) nije preporučljivo liječiti bolesnika tetraciklinom ili sulfadimetoksinom, jer se ti lijekovi sporo izlučuju putem bubrega. Istodobno se nakupljaju u žuči i mogu pomoći kod upalnih bolesti žučnog mjehura i žučnih vodova.
S druge strane, sposobnost lijekova da se koncentriraju na putu izlučivanja uzrokuje, u nekim slučajevima, komplikacije u terapiji lijekovima. Na primjer, kada su se u medicini počeli koristiti sulfonamidi, tvari s vrlo niskom toksičnošću, vjerovalo se da od njihove primjene ne može biti nikakvih komplikacija. Međutim, postoje izvješća o štetnim učincima sulfanilamidnih lijekova na urinarni trakt. U bubrezima su se formirali kamenci, čak su postali poznati i slučajevi smrti od zatajenja bubrega. Što je bilo? Ispostavilo se da većina sulfonamida, koncentrirajući se u mokraćnom sustavu, stvara kamenje u zdjelici, ureterima, mokraćnom mjehuru. Formirani kamenci sprječavaju odljev urina - stoga sindrom boli i smrt bubrežnog tkiva.
Budući da se mnogi lijekovi izlučuju putem bubrega, postaje jasno zašto liječnici smanjuju doze kod pacijenata sa zatajenjem bubrega. U takvih bolesnika lijekovi dulje ostaju u tijelu pa stoga primjena prema uobičajenim režimima može dovesti do predoziranja.
2. NAČELA LIJEKOVA
U arsenalu modernog liječnika postoji više od trideset tisuća lijekova s različitim oblicima doziranja. Istodobno, već je opisano nekoliko tisuća bolesti. Liječnik mora ne samo dijagnosticirati bolest, već i odabrati lijekove koji se koriste u liječenju, uzimajući u obzir brojne individualne karakteristike pacijenta. Čini nam se da se samo računalo može nositi s tako složenim zadatkom. Međutim, liječnici su u stanju napraviti pravi izbor, što znači da to nije nemoguć zadatak. Naravno, samo kvalificirani stručnjak može odabrati potreban lijek, ali možete pokušati razumjeti osnovna načela koja on primjenjuje pri odabiru.
Kao što je spomenuto u prethodnom poglavlju, opisuje se učinak lijekova na tijelo u farmakologiji farmakodinamika. Lijek, nakupljajući se u tkivima u određenoj koncentraciji, uzrokuje promjene u biološkim funkcijama tijela. Takve promjene nazivaju se učinci, oni su ti koji određuju opseg svakog pojedinog lijeka.
Mnogi lijekovi imaju isti mehanizam djelovanja i stoga se mogu kombinirati u skupine i podskupine. Broj različitih farmakološke skupine(podskupine) ograničena je na desetice. Pokušajmo shvatiti što se događa u nama kada uzmemo lijek?
Svaka živa stanica u tijelu apsorbira iz svoje okoline (krvi, limfe, drugih stanica) hranjive i biološki aktivne tvari potrebne za održavanje života. Energiju koja nastaje kao rezultat metabolizma stanica troši za održavanje svojih unutarnjih i vanjskih aktivnosti. U isto vrijeme stanica počinje otpuštati prerađene metaboličke proizvode u okolni prostor. Slični se procesi odvijaju u tkivima, organima i sustavima te u tijelu u cjelini.
Ali što je zajedničko fiziološkim procesima koji se odvijaju na svim razinama? U gušterači stanice endokrinog sustava "pamte" koji dio inzulina treba otpustiti u krv kako bi se u njoj održala strogo određena koncentracija glukoze. Sposobnost stanica, tkiva, organa i sustava, kao i organizma u cjelini, ne samo da "pamte" svoje normalno stanje, već ga i održavaju tijekom vremena, znanstvenici su nazvali homeostaza. Homeostaza se također očituje u tome što uređaji koje je priroda ugradila u stanice, tkiva, organe i sustave, kao iu tijelo u cjelini, uspijevaju osigurati njihovo normalno funkcioniranje i pod utjecajem različitih vanjskih čimbenika. Zahvaljujući homeostazi, ti i ja možemo živjeti u različitim klimatskim zonama, penjati se na vrhove i plivati pod vodom, prenositi razne infekcije i liječiti se od mnogih bolesti. Što u konačnici osigurava homeostazu? Kroz mehanizam povratne sprege. Položen je prirodom u svim stanicama, tkivima, organima i sustavima, kao iu tijelu u cjelini. Znanstvenici su utvrdili da je dirigent, postižući koherentnost cijelog ansambla biokemijskih procesa koji osiguravaju vitalnu aktivnost stanice i njihovu stabilnost, skup kromosoma koji se nalazi u jezgri stanice. Za svaki biokemijski proces odgovoran je jedan od desetaka tisuća gena koji čine kromosome. Ispravne vrijednosti parametara fizioloških procesa koji se odvijaju u stanici nasljeđuje gen i stalno prati njihove vrijednosti. Čim gen počne "osjećati" promjenu parametara koje kontrolira, on se aktivira i proizvodi kontrolni signal koji inhibira ili potiče taj proces. Kao rezultat toga, vraćaju se točne vrijednosti kontroliranih parametara.
Mehanizam povratne sprege ugrađen je prirodom u sve fiziološke procese bez iznimke, u kojima je potrebno osigurati održavanje vrijednosti parametara na genetski određenim razinama. Postoji stalna usporedba vrijednosti trenutnog signala s njegovom genetski određenom vrijednošću. I, ako se ova dva parametra ne poklapaju, generira se upravljački signal i dolazi do procesa koji izjednačava vrijednosti ova dva parametra. Povratni mehanizmi koje je priroda stvorila uz pomoć prirodne selekcije prilično su savršeni. Međutim, ako su podvrgnuti prekomjernim opterećenjima ili rade u uvjetima koji nisu karakteristični za ovaj organizam, počinju kvarovi. Kao rezultat toga, stanice, tkiva, organi ili sustavi počinju nenormalno funkcionirati, razboljevati se. I, ako ne poduzmete nešto, na kraju umiru. Tijelo kao cjelina također umire.
Kako bi se osigurala koherentnost funkcioniranja organa i sustava, ljudsko tijelo je prožeto raznim mrežama za prijenos signalnih informacija. To uključuje mrežu živčanih vlakana koja osigurava rad središnji i periferni živčani sustav, kao i mreža krvnih žila cirkulacijskog sustava uključenih u regulaciju putem tekućih unutarnjih medija tijela ( humoralna regulacija). Konkretno, omogućuje vam prijenos signala iz hormonalnog sustava. Kontrolni signali se prenose preko tih mreža pomoću posebnih posredničkih tvari. To uključuje medijatore i hormone.
Prepoznati trenutne vrijednosti parametara u povratnim mehanizmima receptore- proteini staničnih membrana ugrađeni u površinu stanica . Preko njih zone središnjeg živčanog sustava nadziru dijelove organa i sustava koji su u njihovoj nadležnosti. Kontrolne akcije se prenose pomoću jednog od glavnih posrednika - acetilkolin. Reagira s receptorima koji se nalaze na stanicama mnogih organa i tkiva. Drugi posrednik - norepinefrin(radeći u tandemu s acetilkolinom) pružaju mogućnost širenja zjenica, povećavaju broj i snagu srčanih kontrakcija.
Pogledajmo sada konkretan primjer djelovanja lijekova na skeletne mišiće. Poznato je da se za kontrakciju skeletnih mišića na naredbu središnjeg dijela živčanog sustava iz završetaka odgovarajućih živčanih stanica, zvanih motorni neuroni, oslobađa medijator acetilkolin. Djeluje na receptore skeletnih mišića kako bi otvorio ionske kanale i uzrokovao protok iona natrija u stanicu, a iona kalija da napuste stanicu. U tom slučaju dolazi do depolarizacije, koja se u valovima kotrlja duž mišićnog vlakna, uzrokujući njegovo skupljanje.
Pretpostavimo sada da je ovaj sustav prestao normalno funkcionirati ili zbog nedovoljne proizvodnje potrebnog medijatora, ili zbog smanjenja broja receptora, ili zbog smanjenja njihove osjetljivosti. U svim tim slučajevima signal mišiću je slab i snaga njegovih kontrakcija opada. I obrnuto, ako se oslobodi previše medijatora, tada se mišić počinje grčevito stezati.
Kako obnoviti patološki proces u situaciji kada su uobičajeni signali koji reguliraju aktivnost stanica ili nedostatni ili pretjerani? Naravno, prije nego što pacijent treba proći temeljit pregled u klinici i saznati najvjerojatnije od gore navedenih uzroka patologije. Liječnik će propisati liječenje, zbog čega će se tijelo samo nositi sa zadatkom. Za to ima dovoljno prilika. Ali oni nisu neograničeni. Što bi lijekovi trebali učiniti u ovom slučaju? Lako je pretpostaviti da bi ga kod slabog signala trebali pojačati (stimulirati), a kod jakog signala suzbiti (inhibirati).
Većina lijekova koje koristimo potiču ili inhibiraju fiziološke procese koji se odvijaju u stanicama, tkivima, organima i sustavima, kao iu tijelu u cjelini.
U mrežama živčanih vlakana i humoralne regulacije različiti se signali prenose kroz iste kanale. Štoviše, svaki medijator ili hormon ima svoj vlastiti receptor. Najčešće su receptori oni dijelovi staničnih membrana preko kojih živčani i endokrini sustav reguliraju funkcije i metabolizam. Tijekom evolucije stanični receptori su se prilagodili da reagiraju samo na određenu vrstu medijatora, hormona ili biološki aktivne tvari tkivnog podrijetla (prostaglandini, kinini i dr.). Takvu specifičnost osiguravaju osobitosti njihove strukture (veličina, oblik, naboj fragmenta makromolekule) i položaj. Dakle, kolinergički receptori mogu prepoznati i zatim se vezati samo za acetilkolin, adrenoreceptori - za norepinefrin i adrenalin, histaminski receptori - za histamin, i tako dalje. Sposobnost receptora da selektivno reagiraju na tvari koje ih okružuju omogućuje vam odabir lijekova koji ne djeluju na cijelo tijelo, već samo na područja odgovorna za bolest. Kao rezultat toga, u svim takvim stanicama dolazi do određenih promjena usmjerenih na uspostavljanje normalne (kao prije bolesti) vitalne aktivnosti tkiva, organa ili cijelog organskog sustava. Na primjer, krvni tlak se smanjuje, bol se smanjuje, otok se smanjuje i tako dalje. Modifikacija kemijske strukture lijeka može ili povećati ili smanjiti njegov afinitet (afinitet) za određenu vrstu receptora, a time i promijeniti terapijski i toksični učinak.
Lijekovi samo potiču, oponašaju, inhibiraju ili blokiraju djelovanje unutarnjih medijatora koji prenose signale kroz biološke supstrate između različitih organa i sustava. Pojam biološkog supstrata uključuje receptore stanične membrane, enzime, transportne proteine koji prenose tvari kroz stanične membrane, stanične ionske kanale i gene. Svi oni, pak, elementi su povratnog mehanizma. Svaki od elemenata uključen je u regulaciju funkcija stanica i stoga može poslužiti kao "meta" za lijekove. Djelovanje lijekova temelji se na njihovoj fizikalno-kemijskoj ili kemijskoj interakciji s navedenim supstratima. Mogućnost interakcije lijeka s biološkim supstratom ovisi, prije svega, o kemijskoj strukturi svakog od njih. Redoslijed rasporeda atoma, prostorna konfiguracija molekule, veličina i raspored naboja, pokretljivost fragmenata molekule jedan u odnosu na drugi utječu na čvrstoću veze, a time i na snagu i trajanje farmakološkog djelovanja .
Svaka reakcija između lijeka i biološkog supstrata proizvodi kemijska veza. Veza između dvije različite tvari može biti reverzibilna ili nepovratna, privremena ili trajna. Nastaje zbog elektrostatičkih ili van der Waalsovih sila, vodikovih ili hidrofobnih interakcija. Snažne kovalentne veze između lijeka i biološkog supstrata su rijetke. Na primjer, neki antitumorski agensi kovalentnom interakcijom "umrežu" susjedne niti DNK, koja je u ovom slučaju supstrat, i nepovratno ga oštećuju, uzrokujući smrt tumorske stanice.
Od dva sudionika reakcije "lijek + biološki supstrat", prvi je obično dobro poznat, znamo njegovu strukturu i svojstva. O drugom, često, znamo malo ili čak ništa. Tijekom proteklih 10-20 godina dobro su proučene mnoge strukture i funkcije različitih bioloških supstrata odgovornih za određene procese u tijelu. Međutim, potpuna jasnoća je još jako daleko.
Molekula lijeka u većini slučajeva ima vrlo malu veličinu u usporedbi s biološkim supstratima, tako da može reagirati samo s malim fragmentom svoje makromolekule, koji je receptor za ovaj lijek.
Važno je napomenuti da uplitanje lijekova u fiziološke procese u tijelu, koji zahvaljujući suptilnim povratnim mehanizmima osiguravaju homeostazu, ne može ostati bez posljedica. Stoga bi doza lijeka trebala biti dovoljna za oporavak, ali manja od one koja će uništiti mehanizam povratne sprege. Receptori su ti koji ostvaruju kvantitativne odnose između doze lijeka i njegovog farmakološkog djelovanja. Što je receptor osjetljiviji na određeni lijek, to je manja količina lijeka potrebna za formiranje dovoljnog broja kompleksa lijek-receptor, a ukupan broj receptora određene vrste ograničava maksimalni učinak koji lijek može imati.
Podsjetimo se da su većina receptora proteini, koji su specifičan skup aminokiselina. Oni osiguravaju raznolikost i specifičnost bioloških supstrata potrebnih za normalno funkcioniranje stanica. Proteini receptori također uključuju enzime koji kataliziraju metaboličke reakcije. Mnogi unutarstanični enzimi su mete lijekova. Lijekovi mogu inhibirati ili - rjeđe - povećati aktivnost ovih enzima, a također mogu biti "lažni" supstrati za njih. Primjerice, inhibitori (inhibitori) enzima su nenarkotički analgetici i nesteroidni protuupalni lijekovi, neki lijekovi protiv raka (metotreksat), a metildopa je lažni supstrat. Inhibitori angiotenzin-konvertirajućeg enzima (kaptopril i enalapril) naširoko se koriste kao lijekovi za snižavanje krvnog tlaka (hipotenzivi). Promjenom aktivnosti enzima, lijekovi mijenjaju unutarstanične procese i time osiguravaju razvoj različitih terapijskih učinaka.
Biološki supstrati za lijekove također mogu poslužiti kao transportni proteini i ionski kanali stanice, koji su ujedinjeni zajedničkim pojmom - transportni sustavi stanice. Transportni proteini nalaze se na staničnoj membrani i provode prijenos iona i molekula protiv koncentracijskog gradijenta, odnosno iz područja s nižom koncentracijom u područje s povećanom koncentracijom. Oni igraju važnu ulogu u unutarstaničnom metabolizmu, isporučujući potrebne tvari u stanicu, također sudjeluju u razvoju učinka lijekova, prenoseći molekulu lijeka u stanicu. Često se kao rezultat interakcije medijatora ili lijekova s receptorom stvaraju ili aktiviraju signalne tvari iz unutrašnjosti stanične membrane. Utječući na aktivnost unutarstaničnih enzima, mijenjaju biokemijske procese u stanici, a time i njezinu funkcionalnost. Takve signalne tvari nazivamo sekundarnim prijenosnicima.
Ionski kanali su pore u staničnoj membrani koje omogućuju selektivni transport iona u stanicu i iz nje. Ioni obavljaju važan posao mijenjajući električni potencijal, sudjelujući u različitim procesima prijenosa tvari i energije. Ioni natrija, kalija, kalcija, klora i vodika imaju posebnu ulogu u životu stanica. sama lijekovi mogu izravno utjecati na ionske kanale, drugi, u interakciji sa staničnim receptorima, aktiviraju ili inhibiraju (inhibiraju) mehanizme koji kontroliraju rad ionskih kanala, te tako mijenjaju njihovo funkcioniranje. Blokatori ionskih kanala su npr. lokalni anestetici. Mehanizam njihova djelovanja je da prodirući u stanicu zatvaraju kanale natrijevih iona s unutarnje strane stanične membrane i ne dopuštaju ulazak natrijevih iona u stanicu. Kao rezultat toga, uzbuđenje se ne prenosi duž živčanog vlakna, a osjećaj boli ne nastaje. Pritom se naša svijest ne isključuje. Blokatori natrijevih kanala uključuju mnoge antiaritmike i antikonvulzive. Blokatorima ionskih (protonskih) kanala pripada i nova klasa antiulkusnih lijekova, čiji je prvi predstavnik bio omeprazol. U ovom slučaju regulirano je oslobađanje vodikovih iona iz stanice u želučanu šupljinu, gdje, u interakciji s kloridnim ionima, tvore klorovodičnu kiselinu. Široko se koriste blokatori i aktivatori kalcijevih kanala koji mijenjaju ulazak kalcijevih iona u stanicu. Kalcij je uključen u mnoge fiziološke procese kao što su: kontrakcija mišića, sekrecija, neuromuskularni prijenos, zgrušavanje krvi itd. Blokatori kalcijevih kanala su tako dobro poznati kardiovaskularni lijekovi kao što su verapamil, diltiazem, nifedipin i drugi.
Dakle, prijenos informacija u stanicu i iz nje provodi se pomoću ograničenog broja molekularnih mehanizama. Svaki od njih povezan je s određenim svojstvom bioloških supstrata sposobnih za primanje i prijenos različitih signala. Takvi supstrati, kao što smo već spomenuli, uključuju receptore smještene na staničnoj membrani i unutar stanice, enzime, transportne proteine i ionske kanale koji generiraju, pojačavaju, koordiniraju i dovršavaju proces signalizacije. Informacije primljene od signalnih molekula (medijatora, hormona i nekih drugih) prisiljavaju stanice da isprave svoj rad: da izvrše dodijeljeni zadatak ili da se prilagode novim uvjetima postojanja. Imitirajući ili blokirajući rad medijatora, hormona ili drugih endogenih biološki aktivnih tvari, lijekovi također mogu izazvati promjenu funkcija stanica, a posljedično i pojedinih organa i njihovih sustava. Ako su te promjene planirane, onda će učinak biti ljekovit, ali ako se dogode usput, onda je to nuspojava lijekova.
Kako se kemijske informacije prenose kroz staničnu membranu? Postoje četiri glavna mehanizma za takvo signaliziranje (slika 3)
. Razlikuju se po načinu na koji svladavaju barijeru u obliku stanične membrane, koja je, kao što smo već spomenuli u prvom poglavlju, dvoslojna lipidna membrana. 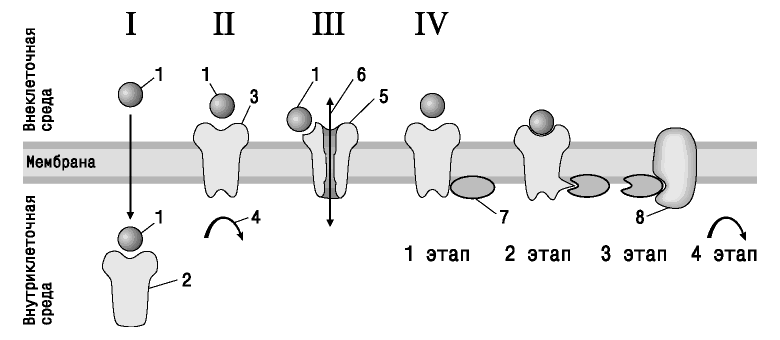
Slika 3. Glavni mehanizmi transmembranskog prijenosa signalnih informacija
:
ja - prolaz signalne molekule topljive u mastima kroz staničnu membranu;
II- vezanje signalne molekule na receptor i aktivacija njezinog unutarstaničnog fragmenta;
III- regulacija aktivnosti ionskih kanala;
IV- prijenos signalnih informacija pomoću sekundarnih odašiljača
1 - lijek; 2 - unutarstanični receptor; 3 - stanični (transmembranski) receptor; 4 - unutarstanična transformacija (biokemijska reakcija); 5 - ionski kanal; 6 - protok iona; 7 - sekundarni posrednik; 8 - enzimski ili ionski kanal
Prvi mehanizam (označen brojem I na slici 3) - signalna molekula topljiva u lipidima prolazi preko stanične membrane i aktivira unutarstanični receptor(na primjer, enzim). Tako djeluje dušikov monoksid, preko kojeg se ostvaruje učinak nitrata koji se koriste u liječenju koronarne bolesti srca. Unutarstanični receptori postoje za niz hormona topivih u mastima (glukokortikoidi, mineralokortikoidi, spolni hormoni, hormoni štitnjače) i vitamin D. Oni potiču transkripciju gena u jezgri stanice, a time i sintezu novih proteina. Mehanizam djelovanja hormona, koji se sastoji u poticanju sinteze novih proteina u staničnoj jezgri, objašnjava važne značajke njihovog terapeutskog djelovanja. Učinak ovih lijekova razvija se u rasponu od pola sata do nekoliko sati - to je vrijeme potrebno za sintezu proteina. Stoga ne treba očekivati brzu promjenu stanja tijela, na primjer, olakšanje simptoma tijekom napada bronhijalne astme. Djelovanje takvih lijekova traje od nekoliko sati do nekoliko dana, kada ih više nema u tijelu. To je zbog činjenice da formirani proteini ostaju aktivni u stanici dugo vremena, pa stoga učinci genski aktivnih hormona postupno nestaju.
Drugi mehanizam prijenosa signala preko stanične membrane (označen brojem II na slici 3) je vezanje na stanične receptore koji imaju izvanstanične i unutarstanične fragmente (odnosno transmembranske receptore). Takvi receptori su, takoreći, posrednici u prvoj fazi djelovanja inzulina i niza drugih hormona. Izvanstanični i unutarstanični dio takvih receptora povezani su polipeptidnim mostom koji prolazi kroz staničnu membranu. Unutarstanični fragment ima enzimatsku aktivnost, koja se povećava kada se signalna molekula veže na receptor. Sukladno tome, povećava se brzina intracelularnih reakcija u kojima ovaj fragment sudjeluje.
Djelovanje na specifične receptore. Receptori su makromolekularne strukture koje su selektivno osjetljive na određene kemijski spojevi. Interakcija kemijske tvari s receptorom dovodi do pojave biokemijskih i fizioloških promjena u tijelu, koje se izražavaju u određenom kliničkom učinku.
Lijekovi koji izravno pobuđuju ili povećavaju funkcionalnu aktivnost receptora nazivaju se agonisti, te tvari koje sprječavaju djelovanje specifičnih agonista - antagonisti. Antagonizam može biti konkurentan i nekonkurentan. U prvom slučaju ljekovita tvar se natječe s prirodnim regulatorom (medijatorom) za vezna mjesta u specifičnim receptorima. Blokada receptora uzrokovana kompetitivnim antagonistom može se poništiti velikim dozama agonista ili prirodnog medijatora.
Razni receptori dijele se prema osjetljivosti na prirodne medijatore i njihove antagoniste. Na primjer, receptori osjetljivi na acetilkolin nazivaju se kolinergički, osjetljivi na adrenalin - adrenergički. Prema osjetljivosti na muskarin i nikotin kolinergički receptori se dijele na muskarinsko osjetljive (m-kolinergički receptori) i nikotinsko osjetljive (n-kolinergički receptori). N-kolinergički receptori su heterogeni. Utvrđeno je da je njihova razlika u osjetljivosti na različite tvari. Dodijeliti n-kolinergičke receptore koji se nalaze u ganglijima autonomnog živčanog sustava i n-kolinergičke receptore poprečno-prugastih mišića. Poznati su različiti podtipovi adrenergičkih receptora koji se označavaju grčkim slovima α1, α 2, β1, β2.
Tu su i H1- i H2-histaminski, dopaminski, serotoninski, opioidni i drugi receptori.
Sljedeći mehanizam prijenosa informacija je djelovanje na receptore koji reguliraju otvaranje ili zatvaranje ionskih kanala(broj III na slici 3). Prirodne signalne molekule koje su u interakciji s takvim receptorima uključuju, posebice, acetilkolin, gama-aminomaslačnu kiselinu (GABA), glicin, aspartat, glutamat i druge, koji su posrednici različitih fizioloških procesa. Pri vezanju na receptor povećava se transmembranska vodljivost pojedinih iona, što uzrokuje promjenu električnog potencijala stanične membrane. Na primjer, acetilkolin, u interakciji s kolinergičkim receptorima, povećava ulazak natrijevih iona u stanicu i uzrokuje depolarizaciju i kontrakciju mišića. Interakcija gama-aminomaslačne kiseline s njezinim receptorom dovodi do povećanja ulaska kloridnih iona u stanice, povećanja polarizacije i razvoja inhibicije (depresija središnjeg živčanog sustava). Ovaj signalni mehanizam odlikuje se brzinom razvoja učinka (milisekunde). Mnogi od lijekova o kojima ćemo govoriti u drugom dijelu knjige djeluju oponašajući ili blokirajući učinke medijatora koji reguliraju protok iona kroz kanale stanične membrane.
Četvrti mehanizam transmembranskog prijenosa kemijskog signala ostvaruje se kroz receptore koji aktiviraju unutarstanični sekundarni transmiter(broj IV na slici 3). U interakciji s takvim receptorima, proces se odvija u četiri faze i izgleda kako slijedi.
Signalnu molekulu prepoznaje receptor na površini stanične membrane (prvi stupanj), a kao rezultat njihove interakcije receptor aktivira sekundarne glasnike na unutarnjoj površini membrane (drugi stupanj). Aktivirani drugi glasnik modulira (mijenja) aktivnost ionskog kanala ili enzima (treća faza), što dovodi do promjene unutarstanične koncentracije iona, odnosno aktivnosti odgovarajućeg enzima (četvrta faza), preko koje se utječu na izravno se ostvaruju (procesi izmjene tvari i energije). Takav mehanizam prijenosa signalnih informacija omogućuje pojačanje odaslanog signala. Dakle, ako interakcija signalne molekule, norepinefrina, s receptorom traje nekoliko milisekundi, tada aktivnost sekundarnog transmitera, na koji receptor prenosi signal, traje nekoliko desetaka sekundi.
Sekundarni posrednici- to su tvari koje nastaju unutar stanice i važne su komponente brojnih unutarstaničnih biokemijskih reakcija. Intenzitet i rezultati aktivnosti stanica uvelike ovise o njihovoj koncentraciji. Najpoznatiji sekundarni glasnici su ciklički adenozin monofosfat (cAMP), ciklički gvanozin monofosfat (cGMP), ioni kalcija, diacilglicerol i inozitol trifosfat.
Koji se učinci mogu ostvariti uz sudjelovanje sekundarnih posrednika?
cAMP je uključen u mobilizaciju energetskih rezervi (razgradnja ugljikohidrata u jetri ili triglicerida u masnim stanicama), u retenciji vode u bubrezima, u normalizaciji metabolizma kalcija, u povećanju snage i učestalosti srčanih kontrakcija, u stvaranje steroidnih hormona, u opuštanju glatkih mišića, i tako dalje.
Diacilglicerol, inozitol trifosfat i ioni kalcija uključeni su u reakcije koje se događaju u stanicama kada su određeni tipovi adreno- i kolinergičkih receptora pobuđeni.
cGMP je uključen u opuštanje glatkih mišića krvnih žila, potičući stvaranje dušikovog oksida u endotelu krvnih žila pod utjecajem acetilkolina i histamina. Stvaranjem dušikovog oksida nastaje niz vrlo učinkovita sredstva za liječenje angine pektoris (nitrati) i korektori erektilne disfunkcije (na primjer, poznati lijek Viagra).
Dakle, postoje signalne molekule (medijatori, hormoni, endogene biološki aktivne tvari) i postoje biološki supstrati s kojima te molekule stupaju u interakciju, uzrokujući ili modificirajući unutarstanične reakcije. Lijekovi uneseni u tijelo mogu reproducirati učinke prirodnih signalnih molekula, mijenjajući procese regulacije funkcija stanica, tkiva, organa i organskih sustava. O tome ovisi mogući učinak lijekova.
Reprodukcija djelovanja ("mimetički učinak") opaža se kada ljekovita tvar i prirodna signalna molekula imaju vrlo visoku korespondenciju fizikalno-kemijskih svojstava, osiguravajući iste unutarstanične promjene. Rezultat interakcije lijeka s receptorom u ovom je slučaju aktivacija ili inhibicija određene stanične funkcije. Mnogi analozi hormona i medijatori djeluju na sličan način. Svrha stvaranja takvih lijekova je dobivanje lijekova s izraženijim, stabilnijim i dugotrajnijim učinkom u usporedbi s medijatorom (adrenalin, acetilkolin, serotonin i drugi).
Natjecateljsko djelovanje(blokirajući ili "litički" učinak) čest je i povezan s lijekovima koji samo djelomično nalikuju signalnoj molekuli (npr. neurotransmiter). U ovom slučaju, lijek se može vezati na jedno od receptorskih mjesta, ali ne uzrokuje cijeli kompleks reakcija koje prate djelovanje prirodnog posrednika. Takav lijek, kao što je to, stvara zaštitni ekran preko receptora, blokirajući njegovu interakciju s posrednikom, hormonom i tako dalje. Natjecanje za receptor, nazvano antagonizam (dakle lijekovi - antagonisti), omogućuje vam prilagodbu fiziološkog odgovora. Na sličan način djeluju adreno-, antikolinergici i histaminolitici, neki antikoagulansi, antitumorski i antimikrobni (bakteriostatski) lijekovi.
Sljedeći tip interakcije lijek-receptor tzv nenatjecateljski, a u ovom slučaju, molekula lijeka veže se na makromolekulu receptora ne na mjestu njegove interakcije s posrednikom, već na nekom drugom mjestu. U tom slučaju dolazi do promjene prostorne strukture receptora, što uzrokuje njegovo otvaranje ili zatvaranje za posrednika. U tim slučajevima lijek ne stupa u izravnu interakciju s receptorom, odnosno ne oponaša niti blokira djelovanje medijatora. Upečatljiv primjer lijekova koji djeluju prema ovoj vrsti su benzodiazepini - velika skupina strukturno srodnih spojeva s anksiolitičkim, hipnotičkim i antikonvulzivnim svojstvima. Vezanjem na specifične benzodiazepinske receptore koji su povezani s receptorima gama-aminomaslačne kiseline, oni mijenjaju prostornu konfiguraciju potonjih i povećavaju snagu njihove veze s gama-aminomaslačnom kiselinom. Kao rezultat toga, pojačan je inhibitorni učinak ovog medijatora na središnji živčani sustav.
Ali ne samo fizikalno-kemijska ili kemijska interakcija s biološkim supstratima osigurava djelovanje lijekova. Neki lijekovi mogu povećati ili smanjiti sintezu endogenih regulatora (medijatora, hormona itd.), ili utjecati na njihovo nakupljanje u stanicama ili sinapsama.
Takvi će učinci biti detaljnije razmotreni u drugom dijelu knjige, na primjer, u poglavlju o lijekovima koji utječu na funkcije središnjeg živčanog sustava (osobito kada su u pitanju antidepresivi).
Mehanizam djelovanja lijekova na molekularne i stanične razine ima vrlo veliki značaj, no jednako je važno znati na koje fiziološke procese lijek djeluje, odnosno kakvi su njegovi učinci na razini sustava. Uzmimo, na primjer, lijekove koji snižavaju krvni tlak. Isti rezultat - snižavanje krvnog tlaka - može se postići na različite načine:
1) inhibicija vazomotornog centra (magnezijev sulfat);
2) inhibicija prijenosa ekscitacije u autonomnom živčanom sustavu (Pentamin i drugi ganglijski blokatori);
3) smanjenje rada srca, njegovog udarnog i minutnog volumena (β-blokatori);
4) vazodilatacija (α-blokatori i relaksanti glatkih mišića);
5) smanjenje volumena cirkulirajuće krvi (diuretici) i drugi.
Stoga se isti učinci (povećanje broja otkucaja srca, dilatacija bronha, ublažavanje boli i tako dalje) mogu izazvati uporabom nekoliko lijekova s različitim mehanizmima djelovanja.
Drugi primjer je kašalj. Ako je kašalj uzrokovan upalom dišnog trakta, propisuju se periferni antitusici, štoviše, često se kombiniraju s lijekovima za iskašljavanje. Kašalj u bolesnika s tuberkulozom uklanja se narkotičnim analgeticima centralnog djelovanja (kodein). I, na primjer, u pedijatrijskoj praksi (s hripavcem), u teškim slučajevima, kašalj se liječi uvođenjem antipsihotika klorpromazina (Aminazin lijek).
Odabir lijeka potrebnog pojedinom bolesniku obavlja liječnik vodeći se poznavanjem mehanizma djelovanja lijekova te terapijskih i nuspojava koje oni izazivaju. Nadamo se da vam je sada postalo jasnije koliko je ovo težak izbor, te koja znanja i iskustva morate imati da biste ga učinili ispravnim.
Budući da su svi organi i sustavi međusobno usko povezani, svaka promjena u funkciji jednog organa ili sustava uzrokuje pomake u radu drugih organa i sustava. Taj se odnos očituje i na fiziološkoj i na biokemijskoj razini, uvjetujući složenost, višeznačnost i svestranost djelovanja lijekova. Dakle, vazodilatacija i smanjenje krvnog tlaka pri uzimanju nitroglicerina popraćeni su povećanjem brzine otkucaja srca, s ciljem održavanja funkcije kardiovaskularnog sustava. Povećanje tlaka pod utjecajem adrenalina dovodi do ubrzanog disanja.
Osim toga, na međudjelovanje lijekova s biološkim supstratima uvelike utječu unos hrane, alkohola, dob bolesnika, istodobna primjena više lijekova i drugi čimbenici o čijoj će ulozi biti riječi u narednim poglavljima.
3. LIJEKOVI I HRANA: KADA PRIJE ILI POSLIJE OBROKA.
Svaki lijek kupljen u ljekarni prati posebna uputa za uporabu. Ali koliko često obraćamo pozornost na te informacije? U međuvremenu, poštivanje (ili nepoštivanje) pravila davanja može imati veliki, ako ne i presudan utjecaj na učinak lijeka. Na primjer, kada se uzima oralno, hrana, kao i želučani sok, probavni enzimi, žuč, koji se oslobađaju tijekom njezine probave, mogu stupiti u interakciju s lijekovima i promijeniti njihova svojstva. Zato nije nimalo svejedno kada se lijek uzima: natašte, za vrijeme ili nakon obroka.
Da bismo ovo lakše razumjeli, pogledajmo što se događa u našem želucu u različitim vremenima nakon jela.
4 sata nakon obroka ili 30 minuta prije sljedećeg obroka (ovo vrijeme se naziva "post") želudac je prazan, količina želučanog soka u njemu je minimalna (doslovno nekoliko žlica). Želučani sok (proizvod koji izlučuju želučane žlijezde tijekom probave) u ovom trenutku sadrži malo klorovodične kiseline. S približavanjem doručka, ručka ili večere povećava se količina želučanog soka i klorovodične kiseline u njemu, a s prvim obrocima hrane počinje posebno obilno njegovo lučenje. Kako hrana ulazi u želudac, kiselost želučanog soka postupno se smanjuje zbog njegove neutralizacije hranom (osobito ako jedete jaja ili mlijeko). Međutim, unutar 1-2 sata nakon jela, ponovno se povećava, budući da je želudac do tog vremena oslobođen hrane, a izlučivanje želučanog soka još uvijek traje. Ova sekundarna kiselost je posebno izražena nakon konzumiranja masnog prženog mesa ili crnog kruha. Svatko tko poznaje žgaravicu može to potvrditi. Osim toga, pri konzumiranju masne hrane usporava se njezin izlazak iz želuca, a ponekad je čak moguće izbacivanje gušteračnog soka koji gušterača proizvodi iz crijeva u želudac (tzv. refluks).
Hrana pomiješana sa želučanim sokom prelazi u početni dio tankog crijeva - dvanaesnik. Tamo također počinju teći žuč koju proizvodi jetra i sok gušterače koji luči gušterača. Zbog sadržaja velikog broja probavnih enzima u soku gušterače i biološki aktivnih tvari u žuči, počinje aktivan proces probave hrane. Za razliku od soka gušterače, žuč se luči stalno, uključujući i intervale između obroka. Višak žuči ulazi u žučni mjehur, gdje stvara rezervu za potrebe organizma.
Kada je najbolje vrijeme za uzimanje lijeka: prije, tijekom ili nakon obroka?
Osim ako nije drugačije naznačeno u uputama ili liječničkom receptu, lijekove je bolje uzimati na prazan želudac 30 minuta prije jela, jer interakcija s hranom i probavnim sokovima može poremetiti mehanizam apsorpcije ili dovesti do promjene svojstava lijekova.
Na prazan želudac uzeti:
sve tinkture, infuzije, dekokcije i slični pripravci od biljnih materijala. Sadrže skup aktivnih tvari od kojih se neke pod utjecajem klorovodične kiseline želuca mogu probaviti i prevesti u neaktivne oblike. Osim toga, pod utjecajem hrane moguća je apsorpcija pojedinih komponenti takvih lijekova i, kao rezultat, nedovoljna ili iskrivljena izloženost;
svi pripravci kalcija, iako neki od njih (na primjer, kalcijev klorid) imaju izražen nadražujući učinak. Činjenica je da kalcij, vežući se s masnim i drugim kiselinama, stvara netopljive spojeve. Stoga je uzimanje lijekova kao što su kalcijev glicerofosfat, kalcijev klorid, kalcijev glukonat i slično za vrijeme ili nakon jela u najmanju ruku beskorisno. Da biste izbjegli iritirajuće učinke, bolje je piti takve lijekove s mlijekom, želeom ili rižinom vodom;
lijekovi koji, iako se apsorbiraju hranom, iz nekog razloga nepovoljno utječu na probavu ili opuštaju glatke mišiće. Primjer je lijek koji uklanja ili slabi grčeve glatkih mišića (antispazmodik) drotaverin (svima poznat kao No-shpa) i drugi.
tetraciklin, jer je vrlo topiv u kiselinama. Ali nemojte ga piti (kao ni doksiciklin, metaciklin i druge tetraciklinske antibiotike) s mlijekom jer se veže za kalcij kojeg u ovom proizvodu ima dosta.
Neposredno nakon jela bolje je uzeti lijekove koji iritiraju želučanu sluznicu: indometacin, acetilsalicilna kiselina, steroidi, metronidazol, rezerpin i drugi.
Posebnu skupinu čine lijekovi koji bi trebali djelovati izravno na želudac ili na sam proces probave. Dakle, lijekovi koji smanjuju kiselost želučanog soka (antacidi), kao i lijekovi koji slabe iritirajući učinak hrane na bolesni želudac i sprječavaju obilno izlučivanje želučanog soka, obično se uzimaju 30 minuta prije jela. 10-15 minuta prije jela preporučuje se uzimanje lijekova koji stimuliraju lučenje probavnih žlijezda (gorčina), te koleretskih sredstava. Zamjene za želučani sok uzimaju se uz obroke, a zamjene za žuč (npr. Allochol) na kraju ili neposredno nakon obroka. Pripravci koji sadrže probavne enzime i pospješuju probavu hrane (npr. Mezim forte) obično se uzimaju prije jela, za vrijeme jela ili neposredno nakon jela. Sredstva koja suzbijaju otpuštanje klorovodične kiseline u želučani sok, poput cimetidina, treba uzeti odmah ili nedugo nakon obroka, inače blokiraju probavu već u prvoj fazi.
Ne samo prisutnost hrane u želucu i crijevima utječe na apsorpciju lijekova. Sastav hrane također može promijeniti ovaj proces. Na primjer, s prehranom bogatom mastima povećava se koncentracija vitamina A u krvnoj plazmi (povećava se brzina i potpunost njegove apsorpcije u crijevima). Mlijeko pospješuje apsorpciju vitamina D, čiji je višak opasan prije svega za središnji živčani sustav. Proteinska hrana ili uporaba ukiseljene, kisele i slane hrane pogoršava apsorpciju lijeka protiv tuberkuloze izoniazida, a bez proteina, naprotiv, poboljšava.
Vrlo je važno uzimati lijek u vrijeme koje je odredio liječnik ili preporučeno u uputama. Inače, lijek može jednostavno postati beskoristan ili čak štetan. Naravno, postoje lijekovi koji djeluju "bez obzira na unos hrane", a to je obično naznačeno u uputama.
4. DOZE I FAZE DJELOVANJA TABLETA
Empirijski je utvrđeno da svaki lijek ima minimalnu dozu ispod koje više ne djeluje. Ova minimalna doza varira od agensa do agensa. Povećanjem doze dolazi do jednostavnog povećanja djelovanja ili se naizmjenično javljaju toksični učinci u raznim organima. U terapijske svrhe obično se koristi prvo djelovanje. Postoje tri vrste doza: male, srednje i velike. Nakon terapijskih doza slijede otrovne i smrtonosne doze koje ugrožavaju život ili ga čak prekidaju. Za mnoge su tvari toksične i smrtonosne doze puno veće od terapijskih, dok se za neke vrlo malo razlikuju od potonjih. Radi sprječavanja trovanja indicirane su veće pojedinačne i dnevne doze. Paracelsusova izreka “Sve je otrov, a ništa nije bez otrova; samo jedna doza čini otrov nevidljivim”, potvrđeno je u praksi. Mnogi otrovi našli su primjenu u modernoj medicini kada se koriste u netoksičnim dozama. Primjer su otrovi pčela i zmija. Mogu se koristiti čak i kemijski bojni agensi terapijska svrha. Poznat je otrovni agens iperit (diklorodietil sulfid), čija je otrovna svojstva ispitao poznati kemičar N. Zelinsky, koji ga je među prvima sintetizirao. Danas su dušični iperiti vrlo učinkoviti lijekovi protiv raka.
Farmakološki odgovor varira na različite načine, ovisno o svojstvima ljekovite tvari ( riža. 4). Ako povećava funkciju u malim dozama, povećanje doze može izazvati povratni učinak, što će biti manifestacija njegovih toksičnih svojstava. Kada farmakološki lijek u malim dozama smanjuje funkciju, povećanje doze produbljuje taj učinak do toksičnog.
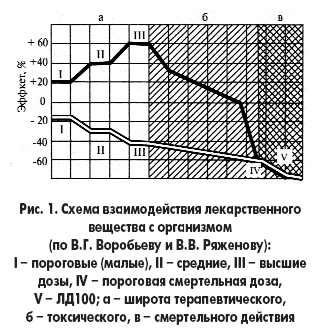
Godine 1887. prvi dio ovog obrasca formuliran je kao Arndt-Schulzovo pravilo, prema kojem "male doze ljekovitih tvari pobuđuju, srednje pojačavaju, velike deprimiraju, a vrlo velike paraliziraju aktivnost živih elemenata". Ovo pravilo ne vrijedi za sve ljekovite tvari. Raspon svih doza za isto sredstvo također je prilično širok. Stoga su mnogi istraživači najčešće proučavali obrasce indeksa doza-učinak u određenom rasponu doza, najčešće u području terapijskih ili toksičnih doza.
Mogu se razlikovati tri pravilnosti:
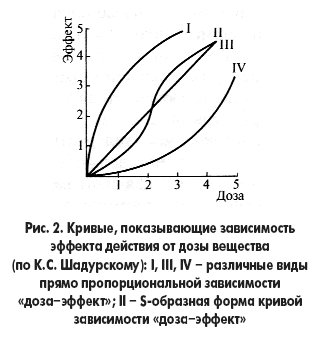
Snaga djelovanja raste proporcionalno povećanju doze, na primjer, u anestetičkim tvarima masne serije (kloroform, eter, alkoholi);
Povećanje farmakološke aktivnosti opaža se s blagim povećanjem početnih graničnih koncentracija, au budućnosti povećanje doze uzrokuje samo neznatno povećanje učinka (takav obrazac, na primjer, pokazuju morfin, pilokarpin i histamin);
S povećanjem doze, farmakološki učinak se u početku malo povećava, a zatim jača.
Ovi uzorci prikazani su na slici 2. Kao što se može vidjeti iz krivulja prikazanih na njoj, farmakološki odgovor ne raste uvijek proporcionalno dozi. U nekim slučajevima, učinak je pojačan u većoj ili manjoj mjeri. Krivulja u obliku slova S najčešće se susreće u studijama toksičnih i letalnih doza, u rasponu terapijskih doza je rijetka. Treba napomenuti da krivulje prikazane u slika 5, dio su grafikona prikazanog u slika 4.
Sovjetski farmakolog A.N. Kudrin je dokazao postojanje stupnjevite ovisnosti farmakološkog učinka o dozi, kada se prijelaz s jedne vrijednosti reakcije na drugu ponekad događa naglo, a ponekad postupno. Ovaj obrazac je tipičan za terapijske doze.
Učinci zbog uvođenja toksičnih doza ne ovise samo o veličini same doze ili koncentraciji tvari, već i o vremenu njezine izloženosti.
Postoje takve vrste doza:
Subthreshold - ne uzrokuje fiziološki učinak prema odabranom pokazatelju;
Prag - izaziva početne manifestacije fiziološko djelovanje prema registriranom pokazatelju;
Terapeutski - raspon doza koje izazivaju terapeutski učinak u eksperimentalnoj terapiji;
Toksičan - uzrokuje trovanje (oštro kršenje funkcija i strukture tijela);
Maksimalno podnošljiv (tolerantan) (DMT) - izaziva trovanje bez smrtnog ishoda;
Učinkovito (ED) - izaziva programabilni učinak u određenom (određenom) postotku slučajeva;
LD50 - uzrokuje smrt 50% pokusnih životinja;
LD100 - uzrokuje smrt 100% pokusnih životinja.
Poznato je da iste tvari ne moraju djelovati na zdrav organizam ili organ, a naprotiv, ispoljavati izražen fiziološki učinak na bolesnika. Na primjer, zdravo srce ne reagira tako dobro na digitalis kao bolesno. Male doze određenih hormonskih tvari imaju izražen učinak na bolesni organizam, ne pokazujući djelovanje na zdrav organizam.
Ovaj se fenomen vjerojatno može objasniti na temelju učenja N.E. Vvedensky: pod djelovanjem različitih vanjskih podražaja nastaje stanje kada biološki objekti na mali podražaj reagiraju pojačanom reakcijom (paradoksalna faza). Sličan obrazac uočen je ne samo pod djelovanjem fizičkih čimbenika, već i mnogih ljekovitih tvari. Paradoksalnu fazu također karakterizira značajno smanjenje sposobnosti odgovora na jače utjecaje. U mehanizmu djelovanja lijekova ovaj fenomen također ima veliku praktičnu važnost.
BIBLIOGRAFIJA
1. Anichkov S.V., Belenky M.L. Udžbenik farmakologije. - Lenjingradsko udruženje MEDGIZ, 1955.
2. . Goryachkina L., Yeschanov T., Kogan V. i dr. Kada je lijek štetan. - M.: Znanje, 1980
3. Belousov Yu.B., Moiseev V.S., Lepakhin V.K. Klinička farmakologija i farmakoterapija: Vodič za liječnike. - M.: Universum, 1993. - 398 str.
4. Karkishchenko N.N. Klinička i ekološka farmakologija u terminima i konceptima: Tezaurus. - M.: IMP-Medicine, 1995. - 304 str.
5. Karkishchenko N.N. Farmakološke osnove terapije (priručnik i priručnik za liječnike i studente). - M.: IMP - Medicina, 1996. - 560 str.
6 Kempinskas V.V. Medicina i čovjek - pobjede, nade, opasnosti, porazi. - M.: Znanje, 1984. - 96 str.
7. Gaevyi M.D. Farmakoterapija s osnovama kliničke farmakologije. Volgograd. 1996. S. 6-22.
8. Lepakhin V.K. Klinička farmakologija i farmakoterapija M. 1997. S. 24-42
Tijekom posljednjih nekoliko godina broj droga koje ljudi koriste značajno je porastao. Neki od njih dostupni su za upotrebu u nekoliko oblika odjednom, kao iu kombinacijama, zbog čega možemo zaključiti da postoji i do nekoliko desetaka tisuća lijekova.
Svijet lijekova prilično je kompliciran, pogotovo za one ljude koji nemaju nikakve veze s farmaceutskom djelatnošću. Djelovanje nekih lijekova usmjereno je isključivo na određene dijelove bilo kojeg od nekoliko tjelesnih sustava. Prema tom principu, primjerice, djeluju lijekovi koji su odgovorni za smanjenje količine kolesterola u ljudskom tijelu.
Varijante terapijskog učinka lijekova
Terapeutski učinak lijekova može biti dvije vrste - izravni i neizravni. Na primjer, diuretici smanjuju oticanje blokiranjem apsorpcije vode i natrija. Pripravci protiv kašlja odgovorni su za inhibiciju procesa ekscitacije centra za kašalj u mozgu. Djelovanje antibiotika je štetno za mikroorganizme.
Ulazeći u ljudsko tijelo, lijek mora proći brojne barijere. U početku se apsorbira u crijevima, nakon čega ulazi u krvotok, odakle se lijek postupno počinje kretati u jetru. Gdje se kasnije lijek postupno počinje razgrađivati.
Što određuje učinkovitost lijeka?
Uvriježeno je mišljenje da na učinak lijeka izravno utječe njegova količina. Zapravo, kakav će biti učinak izravno utječe aktivni sastojak lijeka. Na primjer, isti lijek u različitim tabletama može sadržavati različite količine ovog početka. U pravilu samo liječnik može točno odrediti koje tablete i koliko pacijent treba uzimati kako bi poboljšao svoje zdravlje.
Uklanjanje lijekova iz tijela
Kemijski lijekovi su tvari strane tijelu, od kojih se, u pravilu, želi riješiti što je prije moguće. Neki od lijekova se uništavaju u jetri. Druge se iz organizma izlučuju u nepromijenjenom obliku – u onom u kakvom su u njega ušle. Procesi povlačenja lijeka iz tijela mogu se odvijati različitim brzinama. Što se tiče koncentracije lijeka u krvi, u nekim slučajevima može ostati visoka, u drugima, naprotiv, može se vrlo brzo smanjiti.
Glavni uvjet je usvajanje bilo kakvih lijekova - mora ih propisati stručnjak. Bolesnik treba nastojati što točnije ispuniti sve upute o vremenu uzimanja, količini i dozi. U isto vrijeme, važno je racionalizirati svoj životni stil. Trebali biste naučiti izmjenjivati odmor i rad kako ne biste previše radili. Također, pacijent će se morati odreći loših navika povezanih s pušenjem i pijenjem velikih količina alkohola.
I naravno, želio bih vas podsjetiti da samoliječenje ne samo da ne može riješiti zdravstveni problem, već ga i pogoršati. Stoga ne biste trebali riskirati, posebno zdravlje svoje djece.
Nastavljamo objavljivati ulomke iz Aterove knjige "Sirova hrana"
“Nema lijekova koji nemaju štetne nuspojave na organizam . Tek u posljednje vrijeme pojavio se mali broj publikacija koje se tiču ove problematike. Jedno takvo djelo je knjiga iz 1955. dr. Harryja L. Alexandera, uvaženog profesora kliničke medicine na Medicinskom sveučilištu Sveučilišta Washington, pod naslovom Povratni učinci terapije lijekovima. Ova nam knjiga pruža mnoštvo korisnih informacija.
Naravno, komplikacijama od uporabe lijekova smatraju se samo oni slučajevi koji se očituju u obliku ozbiljne bolesti (u tim slučajevima se govori o bolesti lijekova) ili koji dovode do trenutne smrti. Ali čak iu ovom slučaju, samo jedan od tisuću incidenata je zabilježen u pisanom obliku, dok su ostali izgubljeni u mraku. Kao što je već utvrđeno, svaka od 350.000 supstanci koje se trenutno koriste kao lijekovi izravan je uzrok svih vrsta komplikacija. Ali među svim tim tvarima najopasniji su penicilin, aureomicin, streptomicin, lijekovi koji sadrže živu, sulfonamidi, digitalis, cjepiva, serumi, sintetski vitamini (tiamin, niacin itd.), atofan, kortizon, ekstrakt jetre, inzulin, adrenalin. , i mnoge druge lijekove koji se danas tako široko koriste.
Mislim da je važno ovo pitanje pažljivije razmotriti. Sintetski vitamini i organski ekstrakti kojima ljudi pokušavaju zamijeniti prirodne hranjive tvari spaljene u kuhinjskoj vatri ubijaju ih (ljude) brzinom munje, vrlo često unutar 5 minuta nakon ubrizgavanja u tijelo. 1951. godine 324 milijuna, a 1952. godine 350 milijuna grama jednog penicilina uneseno je u ljudsku krv samo da bi se nadoknadili prirodni antibiotici uništeni u požaru. Ubrizgavanje droge u ljudsko tijelo ubija tisuće ljudi ponekad odmah unutar 5 ili 10 minuta nakon primjene kao posljedica anafilaktičkog šoka, a ponekad deseci tisuća ljudi pate od mnogih bolesti, od kojih su urtikarija, dermatitis, osip, ekcem , treba spomenuti purpuru. , Bronhijalna astma, poliartritis, ciroza jetre, želuca, nefritis, neuroza, aplastična anemija, serumska bolest i šuga.
Ljudi to ne razumiju uzroci svih ovih bolesti su ti lijekovi , koji se unose u njihov organizam, a svu krivnju svaljuju na preosjetljivost organizma. Ali koji je razlog baš toj preosjetljivosti, na to pitanje nema odgovora.
Moja jadna djeca bila su izložena takvim bolestima i kožnim bolestima nekoliko puta godišnje. Uzrok smo uvijek pokušavali tražiti u hrani koju su jeli, ali liječnici koji su ispisivali hrpe recepata nikada nisu rekli ni riječi o opasnostima lijekova koje su prepisivali. Kao i milijuni drugih, vjerovali smo da samo lijekovi mogu stvarno izliječiti ljude. Jednom su mi oba djeteta kolabirala istog dana od žutice. Bili smo užasno iznenađeni, jer smo znali da ova bolest nije zarazna bolest koja ih je zadesila u isto vrijeme. I danas se ničim ne mogu opravdati kako bih ublažio grižu savjesti, osim upozoriti druge roditelje na sličnu opasnost.
Teško je danas gledati kako se raznim propagandnim metodama, ne izuzimajući slatke pjesmice i atraktivne slike, populariziraju najopasnije droge, kao tvari koje se mogu i trebaju uspješno svakodnevno koristiti. Nažalost, u nekim su zemljama medicina i farmaceutski proizvodi postali vrlo profitabilan posao.
Prehrana sirovom hranom će odmah prekinuti korištenje svih vrsta lijekova zbog nepostojanja bolesti, što će naravno dovesti do nepostojanja potrebe za lijekovima.
Sve sadašnje bolesti rezultat su degeneracija hrane : tako da se mogu eliminirati samo korekcijom naše prehrane. Svi pokušaji da se bolesti eliminiraju lijekovima iznimno su opasni i besmisleni su eksperimenti osuđeni na neuspjeh. Već vidimo njihove žalosne posljedice.”
Moj komentar
Ne umaram se ponavljati da je ovo napisano prije više od pola stoljeća. Je li se štošta promijenilo na bolje u službenom stavu Ministarstva zdravlja? Ne, ne i NE! Posvuda oglašavanje lijekova i lijekova, dodataka prehrani - to je doslovno iz ušiju gledatelja i slušatelja. Farmakološki tretmani i nova medicinska oprema hvale se na sve načine. Ali nećete čuti ni riječi o snagama samog tijela, sposobnim pobijediti svaku bolest, ako se u isto vrijeme tijelo barem ne miješa. A ako još i pružite stručnu pomoć... Mislim da bi bilo bezbroj čudesnih ozdravljenja. Ali ne. Nitko, osim samog bolesnika, nije zainteresiran za njegovo ozdravljenje. I jako mu je teško osloniti se na ono što svi ignoriraju i prepuštaju zaboravu (gotovo u dosluhu s bolešću!) - glas vlastitog tijela - savršenog, punopravnog i gotovo besmrtnog, ne dajmo da ga spriječimo biti on sam.
Svrha lekcije: Didaktika: - proučavanje pojma "droga" i povijest njihovog stvaranja; - dati ideju o klasifikaciji lijekova i njihovim oblicima; - prepoznati ovisnost ljudskog organizma o drogama. Razvijanje: - razvijanje sposobnosti uspostavljanja uzročno-posljedičnih veza između strukture i svojstava tvari i vitalne aktivnosti organizma; - saznati djelovanje različitih lijekova na žive organizme i okoliš. Obrazovni: - pokazati praktični značaj lijekova; - prikazati rezultate rada medicinske kemije kao znanosti.
Ciljevi nastave: upoznati studente sa znanstvenim i praktičnim dostignućima medicinske kemije i farmakologije; upoznati studente s problemima čovječanstva koji su nastali kao posljedica nekontrolirane proizvodnje i uporabe droga.



Povijest stvaranja lijekova: Hipokrat Klaudije ((460. - 377. pr. Kr.) Galen (129. - 201.) Opisao više od 200 ljekovitih biljaka i način njihove upotrebe. Utemeljitelj je medicine. Prvi je pozvao iscjelitelje da liječe ne bolest, i bolesna osoba. Utemeljitelj je "farmaceutske znanosti" - farmakologije. Široko je koristio razne ekstrakte iz ljekovitog bilja, inzistirajući ih na vodi, alkoholu, octu. U modernoj medicini tinkture i ekstrakti nazivaju se "biljnim pripravcima" ".

Povijest stvaranja lijekova: Abu Ali Hussein ibn-Abdallah-ibn Sina - Avicena (980. - 1037.) Srednjovjekovni srednjoazijski liječnik. Opisao je veliki broj ljekovitih pripravaka biljnog i mineralnog podrijetla i načine njihove pripreme. Njegovo glavno djelo zove se Kanon medicine.

Povijest nastanka lijekova: Tvorci su lijekova – cjepiva (npr. protiv malih boginja, dječje paralize, ospica, hepatitisa i drugih bolesti). Cjepivo - (od grčkog "vaccina" - krava) je tekućina koja sadrži oslabljene mikrobe i njihove otrove. Louis Pasteur (francuski znanstvenik) Edward Jenner (engleski liječnik) - usadio boginje 8-godišnjem dječaku Jamesu Phipsu


Oblici doziranja: LiquidSolidSoft 1. Otopine 2. Infuzije 3. Uvarci 4. Tinkture 5. Ekstrakti 6. Napitci 7. Emulzije 8. Suspenzije 1. Prašci 2. Granule 3. Tablete 4. Dražeje 5. Pilule 6. Kapsule 7. Mješavine biljnih sirovina materijali 1. Masti 2. Linimenti (tekuće masti) 3. Paste 4. Čepići 5. Sterilni prašci i tablete, otopljeni neposredno prije primjene

Antibiotici Od grč. "anti" - ne, "bios" - život. To su lijekovi koji se koriste za suzbijanje aktivnosti mikroorganizama u ljudskom organizmu.godine - A. Fleming otkrio penicilin (skupina antibiotika gljive Penicillum). Poznato je više od 6000 vrsta antibiotika, od kojih se oko 100 aktivno koristi u medicinskoj praksi.

Djelovanje antibiotika: Baktericidno (uništavanje mikroorganizama) Bakteriostatsko (inhibicija rasta i razmnožavanja mikroorganizama) 1. Penicilini 2. Cefalosporini 3. Polimiksini 4. Neomicin 5. Streptomicin 6. Nistatin 7. Amfotericin B 1. Tetraciklin 2. Levomicetin 3. Eritromicin 4. Oleandomicin

Utjecaj antibiotika na ljudsko tijelo: "+" - potiskuju djelovanje patogena. "-" - izazvati alergijske reakcije i ovisnost o njima; - toksični učinak na tkiva i organe; - disbakterioza, drozd, gljivični stomatitis. Pažnja!!! Antibiotik - gentomicin je apsolutno kontraindiciran za malu djecu! Uzrokuje ozbiljan gubitak sluha.

Analgetici: od grč. "analges" - anestezirani. Ovi lijekovi djeluju na središnji živčani sustav, uklanjaju bol u ljudskom tijelu. Analgetici se dijele u skupine: Lijekovi protiv bolova i antipiretici Lijekovi protiv bolova i protuupalni Lijekovi protiv bolova i narkotici Kompleksni pripravci

Primjeri analgetika: Lijek protiv bolova, antipiretik i protuupalni lijek "+" - pomaže kod prehlade, groznice i glavobolje; u malim dozama za prevenciju srčanog i moždanog udara. "-" - čir na želucu i unutarnje krvarenje; - smanjuje zgrušavanje krvi (opasno tijekom operacija); - gubitak sluha; - pojava aspirinske astme; - alergijske reakcije sintetizirao Charles Frederick Gerhardt 1853. sintetizirao Charles Frederick Gerhardt 1853. Pažnja!!! Opasno je koristiti aspirin s alkoholom.

Primjeri analgetika: "+" - slično djelovanju aspirina, ali ne uzrokuje razrjeđivanje krvi; manje izaziva alergije i manje iritira želudac "-" - u kombinaciji s alkoholom oštećuje i uništava stanice jetre; - inhibira aktivnost probavnog trakta Pažnja!!! Ne smije se uzimati više od 2 g paracetamola (4 tablete od 500 mg) dnevno.

Primjeri analgetika: "+" je jeftino sredstvo protiv bolova; "-" je kršenje jetrenih stanica; - izaziva ovisnost (ovisnost o analginima - 4-5 tableta dnevno); - uništava bijele krvne stanice - eritrocite, uzrokujući rak krvi; - iritira gastrointestinalni trakt; - uzrokuje akutne zatajenja bubrega(u 10% bolesnika) Pažnja!!! Analgin je zabranjen lijek u mnogim zemljama svijeta, ali u Rusiji je još uvijek dopušten i prodaje se bez liječničkog recepta. Sintetizirao Ludwig Knorr (Hoechst) 1920. Ludwig Knorr Hoechst 1920.

Narkotički analgetici: Ovi lijekovi ublažavaju i ublažavaju osjećaj boli, te izazivaju ugodan osjećaj koji se naziva euforija (od grčkog "eu" - dobro, - "phero" - donosim). - Osoba nema neugodnih osjeta i iskustava, boli, tegoba, strahova, tjeskoba, gladi i žeđi; gubi se osjetljivost i gubi svijest. Godine 1806. sintetiziran je alkaloid, morfin. Ima analgetsko i narkotičko djelovanje (formira ovisnost o drogama). Koristi se u operacijama. Humphrey Davy

Antihistaminici: "+" Antihistaminici su propisani za osobe koje pate od polinoze (peludna groznica), astme, urtikarije, dermatitisa, alergija. Ovi lijekovi ublažavaju curenje iz nosa, grlobolju, kašalj i gušenje, teški svrbež. "-" - izazvati pospanost; - uzrokuje inhibiciju reakcija i opću slabost tijela. Pažnja!!! Sedative je najbolje uzimati poslijepodne i navečer.
Lijekovi za prehladu: Primjeri: sanorin, naftizin, galazolin, otrivin, itd. "+" - kod prehlade, curenje nosa je oslabljeno ili prestaje, disanje kroz nos se obnavlja, glavobolja brzo nestaje "-" - sužavanje krvnih žila može dovesti do hipertenzije; - izazvati ovisnost o drogi. Pažnja!!! Tijek liječenja nije duži od 5 dana. Ne smije se uzimati zajedno s antidepresivima (pirazidol, pirmendol, nialamid, novopassit i dr.)

Složeni pripravci za prehlade: Primjeri: citramon, sedalgin, alka - seltzer, bikarmint, pentaflucin, teraflu, coldrex, maxicold, itd. "+" - pomoći da se riješite nekoliko simptoma bolesti: kašalj, curenje iz nosa, bol, groznica, alergije. "-" - u slučaju predoziranja pogoršati čir na želucu i želučano krvarenje; - krše funkcije jetre; - kada se koristi s antihistaminicima - pojačava pospanost. Pažnja!!! Uzmite samo prema uputama liječnika.

Utjecaj citramona: Citramon treba piti izuzetno rijetko! Lijek se ne propisuje kao anestetik za osobe mlađe od 18 godina, kao antipiretik - za djecu mlađu od 15 godina s otvorenim bolestima uzrokovanim virusnim infekcijama, zbog rizika od razvoja Reyeovog sindroma !!! ). Lijek se ne smije uzimati dulje od 3 dana zaredom, jer. mogu postojati nuspojave - mučnina, povraćanje, proljev, lezije gastrointestinalnog trakta, povišen krvni tlak, tahikardija, osip na koži! Ne smiju uzimati trudnice i dojilje!

Zaključak: Pravilna primjena lijekova: liječenje lijekom treba odrediti samo liječnik specijalist prema bolesti bolesnika; ne možete se samo-liječiti; uzimajte lijek strogo prema uputama i prema dobi pacijenta; kod uzimanja određenih lijekova ne smije se jesti određena hrana, kod uzimanja drugih potrebno je povećati količinu pića; ne možete koristiti lijek nakon isteka roka valjanosti; Držite lijekove izvan dohvata djece.