थायराइड कैंसर के पहले लक्षण. थायराइड कैंसर - निदान, महिलाओं और पुरुषों में लक्षण, कैंसर का उपचार। बच्चों में थायराइड कैंसर
एक घातक ट्यूमर किसी भी अंग में फैल सकता है। थायरॉयड ग्रंथि कोई अपवाद नहीं है. ग्रंथि संबंधी उपकला कोशिकाओं का कैंसर कोशिकाओं में परिवर्तन और उनका अनियंत्रित विभाजन जीवन-घातक बीमारी के विकास में योगदान देता है। इस लेख की सामग्री से आप सीखेंगे कि थायराइड कैंसर के साथ कौन से लक्षण होते हैं, ऐसे निदान के साथ, इस विकृति को कैसे रोका जा सकता है।
रोग का विवरण
थायरॉइड ग्रंथि शरीर के अंतःस्रावी तंत्र का एक अभिन्न अंग है। कई अन्य अंगों की तरह, यह लगातार हार्मोन का उत्पादन करता है। थायरोक्सिन और ट्राईआयोडोथायरोनिन मस्तिष्क समारोह, चयापचय प्रक्रियाओं और रक्त कोशिकाओं के निर्माण की दर के नियमन के लिए जिम्मेदार हैं।
थायरॉइड ग्रंथि स्वरयंत्र क्षेत्र में स्थित होती है। अपने छोटे आकार के बावजूद, इस अंग को आसानी से महसूस किया जा सकता है। इसका कार्य पिट्यूटरी ग्रंथि द्वारा नियंत्रित होता है। ग्रंथि की गतिविधि जितनी अधिक होगी, पिट्यूटरी ग्रंथि उतने ही कम हार्मोन पैदा करेगी, और इसके विपरीत।
थायराइड कैंसर एक घातक ट्यूमर है जो धीरे-धीरे अंग की कोशिकाओं से बनता है। इस बीमारी को बहुत दुर्लभ माना जाता है। यह सभी घातक नियोप्लाज्म का लगभग 1% और मृत्यु का 0.5% से कम है।
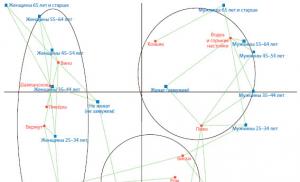
चरम घटना 45-60 वर्ष की आयु में दर्ज की गई है। इस प्रकार का कैंसर बच्चों और किशोरों में भी होता है। मजबूत सेक्स की तुलना में महिलाओं में इसका निदान तीन गुना अधिक होता है। बुढ़ापे में पुरुषों के अपने साथियों की तुलना में बीमार पड़ने की संभावना अधिक होती है।
थायराइड कैंसर गैर-आक्रामक ट्यूमर के समूह से संबंधित है। नियोप्लाज्म वर्षों तक प्रकट नहीं हो सकता है या आकार में वृद्धि नहीं कर सकता है। हालाँकि, यह बीमारी को नज़रअंदाज करने और इसके इलाज में देरी करने का कारण नहीं है। आधुनिक निदान पद्धतियां विकास के शुरुआती चरणों में ऑन्कोलॉजी की पहचान करने और तुरंत चिकित्सा शुरू करने में मदद करती हैं।
थायराइड कैंसर के प्रकार
यह अंग सचमुच अनोखा माना जाता है। ग्रंथि कई हार्मोन का उत्पादन करती है जो मानव शरीर में बुनियादी प्रक्रियाओं को विनियमित करने के लिए जिम्मेदार होते हैं। व्यक्तिगत कोशिकाएं कुछ प्रकार के थायरॉइड कैंसर के विकास के लिए एक प्रकार का आधार बन जाती हैं: पैपिलरी, फॉलिक्युलर, एनाप्लास्टिक, मेडुलरी।
पैपिलरी कार्सिनोमा घातक नियोप्लाज्म की कुल संख्या का 85% तक होता है। ट्यूमर धीरे-धीरे बढ़ता है और आमतौर पर अंग के एक लोब में होता है। 15% रोगियों में द्विपक्षीय थायरॉइड कैंसर होता है। यह कहना कठिन है कि इस निदान वाले रोगी कितने समय तक जीवित रहते हैं। इसकी सतह पर नियोप्लाज्म में कई उभार होते हैं जो बाह्य रूप से पैपिला के समान होते हैं। यदि आप थायरॉयड ग्रंथि की बिल्कुल जांच करते हैं स्वस्थ लोग, 10% मामलों में छोटे ट्यूमर का पता लगाया जा सकता है। वे किसी भी तरह से खुद को प्रकट नहीं करते हैं, लेकिन कभी-कभी प्रभावशाली आकार तक पहुंच जाते हैं, जिसके लिए तत्काल उपचार की आवश्यकता होती है।
कूपिक कार्सिनोमा को ग्रंथि का दूसरा सबसे आम घातक ट्यूमर माना जाता है। यह रोग उन देशों में सबसे अधिक पाया जाता है जहां भोजन में आयोडीन की कमी होती है। आमतौर पर ट्यूमर थायरॉयड ग्रंथि से आगे नहीं फैलता है, लेकिन कभी-कभी यह अन्य अंग प्रणालियों में मेटास्टेसिस कर सकता है। समय पर इलाज से कैंसर के मरीज ठीक हो जाते हैं।
एनाप्लास्टिक कार्सिनोमा एक बहुत ही दुर्लभ प्रकार का ट्यूमर है जिसमें ग्रंथि में असामान्य कोशिकाएं लगातार विकसित होती रहती हैं। वे अपने प्राथमिक कार्य खो देते हैं और केवल साझा कर सकते हैं। नियोप्लाज्म की विशेषता तेजी से वृद्धि और पूरे शरीर में फैलना है। अधिकांश मामलों में रोगियों के लिए रोग का निदान प्रतिकूल है;
घातक प्रकृति के ग्रंथि ट्यूमर की कुल संख्या का 5% मेडुलरी कार्सिनोमा होता है। ट्यूमर लिम्फ नोड्स और फेफड़ों को प्रभावित कर सकता है। यह रोग गर्म चमक, चेहरे की लालिमा और असामान्य मल त्याग के साथ होता है। आमतौर पर 45 वर्ष से अधिक उम्र के लोगों में पाया जाता है। महिला और पुरुष दोनों ही इससे समान रूप से पीड़ित होते हैं। यह साबित हो चुका है कि यह बीमारी विरासत में मिली है।

थायराइड कैंसर के मुख्य कारण
इस घातक बीमारी के कारणों का अभी तक पूरी तरह से पता नहीं चल पाया है। डॉक्टर ऐसे कई कारक बताते हैं जो घातक ट्यूमर विकसित होने की संभावना को कई गुना बढ़ा सकते हैं।
- चेरनोबिल परमाणु ऊर्जा संयंत्र दुर्घटना से प्रभावित क्षेत्रों में किए गए अध्ययनों से पता चला है कि विस्फोट के बाद घटना 15 गुना बढ़ गई।
- विकिरण चिकित्सा। लंबे समय तक विकिरण के संपर्क में रहने से दशकों बाद थायराइड की समस्या हो सकती है। शरीर की कोशिकाएं विभिन्न उत्परिवर्तन, सक्रिय विभाजन और वृद्धि से ग्रस्त हो जाती हैं।
- वंशानुगत प्रवृत्ति. वैज्ञानिकों ने एक निश्चित जीन की खोज की है जो करीबी रिश्तेदारों से पारित होता है और इस बीमारी के विकास के लिए जिम्मेदार है। शरीर में इसकी उपस्थिति लगभग 100% ऑन्कोलॉजी की उपस्थिति की गारंटी देती है। में निवारक उद्देश्यों के लिएनिदान के बाद, डॉक्टर ग्रंथि को हटाने के लिए सर्जरी की सलाह देते हैं।
- खतरनाक उत्पादन में काम करें।
- बार-बार तनाव होना। गंभीर मनो-भावनात्मक अधिभार मानव शरीर की सुरक्षा पर नकारात्मक प्रभाव डालते हैं। यह प्रतिरक्षा कोशिकाएं हैं जो नष्ट करने के लिए जिम्मेदार हैं कैंसरयुक्त ट्यूमर.
- बुरी आदतें।
- गर्भावस्था या रजोनिवृत्ति के कारण हार्मोनल स्तर पर परिवर्तन।
एक या अनेक कारकों के संयोजन से कैंसर रोग होता है। समय पर पता चलने वाले कारणों से पैथोलॉजी के लिए सबसे प्रभावी उपचार विकल्प का चयन करना संभव हो जाता है।

रोग के लक्षण
यह अंग तितली जैसा दिखता है। यह गर्दन की सामने की सतह पर स्थानीयकृत होता है और त्वचा से ढका होता है, जिससे थायरॉयड ग्रंथि स्पष्ट रूप से दिखाई देती है।
ट्यूमर के विकास का पहला संकेत ग्रंथि पर एक छोटी गांठ का दिखना है। यह त्वचा के नीचे स्पष्ट रूप से दिखाई देता है और एक छोटी सी ऊंचाई जैसा दिखता है। प्रारंभिक चरणों में, नोड्यूल की गतिशीलता सीमित होती है, कोई दर्दनाक असुविधा नहीं होती है। जैसे-जैसे रोग बढ़ता है, यह आकार में बढ़ने लगता है और सघन हो जाता है।
अगर आपको अपनी गर्दन पर ऐसी गांठ मिले तो आपको घबराना नहीं चाहिए। कई लोगों को गांठ होती है, लेकिन केवल 5% मामलों में ही होती है

डॉक्टरों का पूर्वानुमान
अन्य घातक ट्यूमर की तुलना में थायराइड कैंसर का पूर्वानुमान अधिक आशावादी है। उदाहरण के लिए, 45 वर्ष से कम उम्र के और 3 सेमी तक की संघनन मात्रा वाले रोगियों में, पूरी तरह से ठीक होने की संभावना अधिक होती है। वृद्ध रोगियों में, पूर्वानुमान उतना अनुकूल नहीं है। बेशक, बहुत कुछ इस बात पर निर्भर करता है कि आपको किस प्रकार का थायराइड कैंसर है।
- मरीज कितने समय तक साथ रहते हैं पैपिलरी रूपऑन्कोलॉजी? इस मामले में पांच साल की जीवित रहने की दर 95-100% है।
- स्टेज 4 फॉलिक्युलर कार्सिनोमा वाले लोगों में, यह आंकड़ा 55% से अधिक नहीं होता है।
- मेडुलरी कैंसर के मामले में, डॉक्टर 98% रोगियों के अंतिम रूप से ठीक होने की गारंटी देते हैं। अगर बीमारी आखिरी स्टेज पर है तो यह आंकड़ा मुश्किल से 25% से ज्यादा होता है।
- एनाप्लास्टिक थायराइड कैंसर का पूर्वानुमान खराब है। ट्यूमर को हटाने के लिए सर्जरी के बाद, इस निदान वाले मरीज़ अक्सर बीमारी की पुष्टि के बाद एक वर्ष के भीतर मर जाते हैं।
बीमारी के रूप और उसके विकास के चरण के बावजूद, यह याद रखना महत्वपूर्ण है कि समय पर उपचार और जीने की असीमित इच्छा किसी भी विकृति को हराना संभव बनाती है!
थायराइड कैंसरएक घातक ट्यूमर है जो इस अंग की कोशिकाओं से विकसित होता है। यह रोग अपेक्षाकृत दुर्लभ माना जाता है। यह सभी घातक ट्यूमर का 1% और मृत्यु का 0.5% से कम है। लेकिन चेरनोबिल परमाणु ऊर्जा संयंत्र में दुर्घटना के बाद, अधिक से अधिक लोगों में इस बीमारी के खतरनाक लक्षण दिख रहे हैं।
चरम घटना 45 से 60 वर्ष की आयु के बीच होती है, लेकिन घातक थायरॉइड ट्यूमर किसी भी उम्र में प्रकट हो सकता है। कैंसर का यह रूप कभी-कभी बच्चों और किशोरों में भी पाया जाता है। इसके अलावा, में प्रारंभिक अवस्थाट्यूमर वयस्कों की तुलना में अधिक आक्रामक व्यवहार करता है।
महिलाओं में थायराइड कैंसर का शिकार होने की संभावना 2-3 गुना अधिक होती है। लेकिन वृद्धावस्था (65 वर्ष से अधिक) में पुरुषों को अपने साथियों की तुलना में बीमार होने का अधिक खतरा होता है।
यह रोग अक्सर उन क्षेत्रों में होता है जो विकिरण के संपर्क में रहे हैं और जहां प्रकृति में आयोडीन की अपर्याप्त मात्रा है। कैंसर का यह रूप कोकेशियान लोगों में सबसे आम है। एशियाई, अफ़्रीकी और दक्षिण अमेरिकी देशों के निवासियों में थायराइड की समस्या से पीड़ित होने की संभावना कम होती है।
थायराइड कैंसर एक गैर-आक्रामक ट्यूमर है। यह ट्यूमर वर्षों तक आकार में नहीं बढ़ सकता है और अन्य अंगों में मेटास्टेसिस नहीं कर सकता है। लेकिन यह किसी गंभीर बीमारी को नज़रअंदाज़ करने का कारण नहीं है। आधुनिक निदान पद्धतियों से प्रारंभिक अवस्था में कैंसर का पता लगाना और समय पर उपचार शुरू करना संभव हो जाता है। यह दृष्टिकोण आपको बीमारी को पूरी तरह से हराने और एक व्यक्ति को स्वस्थ, पूर्ण जीवन प्रदान करने की अनुमति देता है।
थायराइड कैंसर के कारण
थायराइड कैंसर का कारण बनने वाले कारण पूरी तरह से स्थापित नहीं हैं। लेकिन डॉक्टर कई नाम बताते हैं कारकों, जिससे बीमारी विकसित होने का खतरा दस गुना बढ़ सकता है।
- रेडियोधर्मी जोखिम.चेरनोबिल दुर्घटना से प्रभावित क्षेत्रों में किए गए अध्ययनों से साबित हुआ है कि विस्फोट के बाद थायराइड कैंसर के मामलों की संख्या 15 गुना बढ़ गई। परमाणु हथियारों के परीक्षण के बाद होने वाली रेडियोधर्मी बारिश भी खतरनाक है।
- सिर और गर्दन क्षेत्र में विकिरण चिकित्सा।लंबे समय तक एक्स-रे के संपर्क में रहने से ट्यूमर दशकों बाद दिखाई दे सकता है। मानव शरीर की कोशिकाएं उत्परिवर्तन, सक्रिय वृद्धि और विभाजन से ग्रस्त हो जाती हैं। ये प्रक्रियाएं ट्यूमर के पैपिलरी और कूपिक रूपों की उपस्थिति सुनिश्चित करती हैं।
- उम्र 40 वर्ष से अधिक.यद्यपि घातक ट्यूमर बच्चों में दिखाई दे सकते हैं, लेकिन उम्र के साथ जोखिम बहुत बढ़ जाता है। उम्र बढ़ने की प्रक्रिया के दौरान, थायरॉयड कोशिकाओं में जीन विफलताओं का अनुभव होने की अधिक संभावना होती है।
- पारिवारिक प्रवृत्ति. वैज्ञानिकों ने एक विशेष जीन की पहचान की है जो विरासत में मिला है और थायराइड कैंसर के विकास के लिए जिम्मेदार है। यदि यह किसी व्यक्ति में मौजूद है, तो ट्यूमर प्रकट होने की संभावना लगभग 100% है। जब डॉक्टर ऐसे जीन का पता लगाते हैं, तो वे थायरॉयड ग्रंथि को हटाने के लिए निवारक सर्जरी का सुझाव दे सकते हैं।
- व्यावसायिक खतरे।चिकित्सा कर्मियों, गर्म दुकानों में श्रमिकों या भारी धातुओं से जुड़ी गतिविधियों के बीच आयनकारी विकिरण के साथ काम करना खतरनाक माना जाता है।
- तनावपूर्ण स्थितियां . गंभीर तनाव, जिसके बाद व्यक्ति लंबे समय तक ठीक नहीं हो पाता और अवसाद प्रतिरक्षा प्रणाली को कमजोर कर देता है। लेकिन यह प्रतिरक्षा कोशिकाएं ही हैं जो कैंसर को नष्ट करने के लिए जिम्मेदार हैं।
- बुरी आदतें।तंबाकू के धुएं में कार्सिनोजेन होते हैं, और शराब असामान्य कोशिकाओं के खिलाफ शरीर की प्राकृतिक सुरक्षा को कमजोर कर देती है।
निम्नलिखित पुरानी बीमारियाँ थायराइड कैंसर की उपस्थिति में योगदान कर सकती हैं:
- महिला जननांग अंगों के रोग। पुराने रोगोंगर्भाशय और अंडाशय, खासकर यदि वे हार्मोनल असंतुलन के साथ हों।
- स्तन ग्रंथियों के ट्यूमर. महिलाओं में स्तन में सौम्य और घातक नवोप्लाज्म (विशेषकर हार्मोन-निर्भर)।
- रेक्टल पॉलीप्स और कोलन कैंसर।
- मल्टीपल एंडोक्राइन नियोप्लासिया।
- बहुकोशिकीय गण्डमाला।
- थायरॉयड ग्रंथि के सौम्य ट्यूमर और नोड्यूल।
थायराइड कैंसर के लक्षण और लक्षण

थायरॉइड ग्रंथि संरचना में तितली के समान होती है। यह थायरॉयड उपास्थि के नीचे गर्दन की सामने की सतह पर स्थित होता है और त्वचा से ढका होता है। इस स्थान के कारण, यह स्पष्ट रूप से दिखाई देता है और महसूस किया जा सकता है। इससे परीक्षा काफी आसान हो जाती है.
आइए जानें कि कौन से लक्षण आपको यह विश्वास दिलाएंगे कि थायरॉयड ग्रंथि में कुछ परिवर्तन हो रहे हैं और आपको एंडोक्रिनोलॉजिस्ट से परामर्श करने की आवश्यकता है।
पहला संकेत थायरॉइड ग्रंथि पर एक छोटी गांठ का दिखना है। यह त्वचा के नीचे ध्यान देने योग्य है और एक तरफ एक छोटी सी ऊंचाई जैसा दिखता है। शुरुआती चरणों में, नोड्यूल लोचदार और दर्द रहित हो सकता है, इसकी गतिशीलता सीमित है। यह त्वचा के अंदर नहीं बढ़ता, बल्कि उसके नीचे लुढ़क जाता है। समय के साथ, नोड सघन हो जाता है और आकार में बढ़ जाता है।
अगर आपकी गर्दन पर ऐसी कोई गांठ दिखे तो घबराएं नहीं। बहुत से लोगों में गांठें होती हैं, और उनमें से केवल 5% ही कैंसरयुक्त ट्यूमर होते हैं। लेकिन अगर किसी बच्चे में ऐसी गांठ दिखाई दे तो तुरंत डॉक्टर को इसकी जानकारी देनी चाहिए, क्योंकि 20 साल की उम्र तक थायरॉयड ग्रंथि पर कोई गांठ नहीं होनी चाहिए।
थायराइड कैंसर का एक और प्रारंभिक लक्षण गर्दन में बढ़े हुए लिम्फ नोड है। कभी-कभी यह बीमारी का एकमात्र संकेत होता है।
बाद के चरणों में, जब ट्यूमर बड़ा हो जाता है, तो अन्य लक्षण प्रकट होते हैं:
- गर्दन में दर्द, जो कान तक फैल सकता है;
- निगलने में कठिनाई;
- गले में गांठ जैसा महसूस होना;
- आवाज की कर्कशता;
- खांसी जो सर्दी या एलर्जी से जुड़ी नहीं है;
- सांस की तकलीफ और सांस लेने में कठिनाई;
- गर्दन की नसों में सूजन.
ये लक्षण इस तथ्य के कारण होते हैं कि ट्यूमर बड़े आकार तक पहुंच गया है और आसपास के अंगों को संकुचित करना शुरू कर दिया है: अन्नप्रणाली, श्वासनली। स्वर रज्जुओं और आवर्तक स्वरयंत्र तंत्रिका में मेटास्टेसिस, जो ग्रंथि के बगल से चलती है, आवाज में बदलाव का कारण है।
थायराइड कैंसर के प्रकार
थायरॉयड ग्रंथि एक अनोखा अंग है। यह कई हार्मोन का उत्पादन करता है जो मानव शरीर में चयापचय प्रक्रियाओं को नियंत्रित करता है। विभिन्न प्रकार की कोशिकाएँ थायरॉयड कैंसर के विभिन्न रूपों का आधार बनती हैं।
पैपिलरी थायराइड कैंसर
 ऐसे कैंसरग्रस्त ट्यूमर की सतह पर कई उभार होते हैं जो पैपिला जैसे होते हैं। इसके कारण नई वृद्धि फर्न की पत्ती के समान हो जाती है। पैपिलरी कैंसर एक अत्यधिक विभेदित ट्यूमर है। इसका मतलब यह है कि इसकी कोशिकाएं पहली नज़र में सामान्य थायरॉयड कोशिकाओं की तरह दिखती हैं।
ऐसे कैंसरग्रस्त ट्यूमर की सतह पर कई उभार होते हैं जो पैपिला जैसे होते हैं। इसके कारण नई वृद्धि फर्न की पत्ती के समान हो जाती है। पैपिलरी कैंसर एक अत्यधिक विभेदित ट्यूमर है। इसका मतलब यह है कि इसकी कोशिकाएं पहली नज़र में सामान्य थायरॉयड कोशिकाओं की तरह दिखती हैं।
पैपिलरी कैंसर रोग का सबसे आम रूप है - सभी मामलों में से 80%। यह ट्यूमर सबसे "शांतिपूर्ण" है और इसकी धीमी वृद्धि की विशेषता है। इसमें मेटास्टेसिस होने का खतरा नहीं है और यह उपचार के प्रति अच्छी प्रतिक्रिया देता है।
यदि आप माइक्रोस्कोप के तहत स्वस्थ लोगों की थायरॉयड ग्रंथि की जांच करते हैं, तो 10% में आप छोटे पैपिलरी ट्यूमर पा सकते हैं जो बढ़ते नहीं हैं और किसी भी तरह से खुद को प्रकट नहीं करते हैं। लेकिन कुछ मामलों में ये काफी बड़े आकार तक पहुंच जाते हैं तो इलाज की जरूरत पड़ती है।
पुरुषों की तुलना में महिलाओं में पैपिलरी ट्यूमर 3 गुना अधिक होते हैं। वे 30-50 वर्ष की आयु में दिखाई देते हैं।
उपचार कराने वाले 99% लोग 25 वर्ष से अधिक जीवित रहते हैं। इसलिए, पैपिलरी थायराइड कैंसर का पूर्वानुमान अनुकूल माना जाता है।
कूपिक थायरॉयड कैंसर
 इस मामले में, ट्यूमर गोल पुटिकाओं - रोम जैसा दिखता है। थायराइड कैंसर में इसकी हिस्सेदारी 10-15% है। यह वृद्ध लोगों, विशेषकर महिलाओं में अधिक बार दिखाई देता है।
इस मामले में, ट्यूमर गोल पुटिकाओं - रोम जैसा दिखता है। थायराइड कैंसर में इसकी हिस्सेदारी 10-15% है। यह वृद्ध लोगों, विशेषकर महिलाओं में अधिक बार दिखाई देता है।
एक तिहाई मामलों में, ट्यूमर रक्त वाहिकाओं और आसपास के ऊतकों में विकसित नहीं होता है और मेटास्टेसिस नहीं करता है, यही कारण है कि इसे न्यूनतम इनवेसिव कहा जाता है। लेकिन शेष 70% कूपिक ट्यूमर अधिक आक्रामक होते हैं। कैंसर न केवल रक्त वाहिकाओं और लिम्फ नोड्स में फैलता है, बल्कि दूर के अंगों: हड्डियों और फेफड़ों तक भी फैलता है। लेकिन ऐसे मेटास्टेस रेडियोधर्मी आयोडीन के साथ उपचार पर अच्छी प्रतिक्रिया देते हैं।
रोग के पाठ्यक्रम के लिए पूर्वानुमान अनुकूल है, विशेषकर 50 वर्ष से कम आयु के रोगियों में। वृद्ध लोगों में, रोग कई मेटास्टेस द्वारा जटिल हो सकता है।
मेडुलरी थायराइड कैंसर
 यह कैंसर का काफी दुर्लभ रूप है। यह 5-8% मामलों में पैराफिलिक्यूलर कोशिकाओं से उत्पन्न होता है जो हार्मोन कैल्सीटोनिन का उत्पादन करते हैं। यह फॉस्फोरस और कैल्शियम के स्तर के साथ-साथ हड्डियों के विकास को भी नियंत्रित करता है।
यह कैंसर का काफी दुर्लभ रूप है। यह 5-8% मामलों में पैराफिलिक्यूलर कोशिकाओं से उत्पन्न होता है जो हार्मोन कैल्सीटोनिन का उत्पादन करते हैं। यह फॉस्फोरस और कैल्शियम के स्तर के साथ-साथ हड्डियों के विकास को भी नियंत्रित करता है।
मेडुलरी ट्यूमर पिछले रूपों की तुलना में अधिक खतरनाक है। यह कैप्सूल के माध्यम से श्वासनली और मांसपेशियों में बढ़ सकता है। यह रोग गर्म चमक, गर्मी की अनुभूति, चेहरे की लालिमा और दस्त के साथ होता है।
मेडुलरी कैंसर 40-50 वर्ष से अधिक उम्र के लोगों में पाया जाता है। यह पुरुषों और महिलाओं को समान रूप से प्रभावित करता है। ऐसे ट्यूमर की प्रवृत्ति विरासत में मिलती है। लेकिन मेडुलरी कैंसर उस व्यक्ति में भी दिखाई दे सकता है जिसके पूर्वज कभी इस तरह की बीमारी से पीड़ित नहीं थे। इसे छिटपुट रूप कहा जाता है.
मेडुलरी थायरॉयड कैंसर अक्सर अंतःस्रावी ग्रंथियों के अन्य विकारों के साथ होता है - मल्टीपल एंडोक्राइन नियोप्लासिया। कैंसर के अन्य रूपों के विपरीत, इस ट्यूमर की कोशिकाएं आयोडीन को अवशोषित नहीं करती हैं। इसलिए, रेडियोधर्मी आयोडीन थेरेपी इस मामले में मदद नहीं करती है।
केवल सर्जरी ही मेडुलरी कैंसर से छुटकारा पाने में मदद कर सकती है। थायरॉयड ग्रंथि और ग्रीवा लिम्फ नोड्स को पूरी तरह से हटाने की आवश्यकता होगी। 50 वर्ष से अधिक उम्र के मरीजों में रोग का पूर्वानुमान खराब होता है।
एनाप्लास्टिक थायराइड कैंसर
 यह बीमारी का सबसे दुर्लभ रूप है, जिसमें ग्रंथि में असामान्य कोशिकाएं विकसित हो जाती हैं। उन्होंने अपने सभी कार्य खो दिए हैं और केवल सक्रिय रूप से साझा कर सकते हैं। अप्लास्टिक ट्यूमर का अनुपात 3% से कम है।
यह बीमारी का सबसे दुर्लभ रूप है, जिसमें ग्रंथि में असामान्य कोशिकाएं विकसित हो जाती हैं। उन्होंने अपने सभी कार्य खो दिए हैं और केवल सक्रिय रूप से साझा कर सकते हैं। अप्लास्टिक ट्यूमर का अनुपात 3% से कम है।
ट्यूमर 65 वर्ष से अधिक उम्र के लोगों में और पुरुषों की तुलना में महिलाओं में अधिक बार दिखाई देता है। इस रोग की विशेषता तेजी से वृद्धि और मेटास्टेसिस का प्रसार है। इलाज करना मुश्किल. इसमें थायराइड कैंसर के सभी रूपों की तुलना में सबसे खराब पूर्वानुमान है।
थायराइड कैंसर का निदान
 थायरॉयड ग्रंथि की स्थिति की जांच करने के लिए उपकरणों का उपयोग किया जाता है। अल्ट्रासाउंड. यह सस्ती और दर्द रहित प्रक्रिया आपको यह निर्धारित करने की अनुमति देती है कि क्या ग्रंथि बढ़ी हुई है, क्या इसमें नोड्यूल और ट्यूमर हैं, उनके आकार और सटीक स्थान का पता लगाने के लिए। लेकिन, दुर्भाग्य से, अल्ट्रासाउंड यह निर्धारित नहीं कर सकता है कि नोड्यूल एक कैंसरयुक्त ट्यूमर है या नहीं। डॉक्टर उन नोड्स के बारे में सबसे अधिक चिंतित हैं जो अल्ट्रासाउंड तरंग को खराब रूप से प्रतिबिंबित करते हैं, अस्पष्ट और असमान किनारे होते हैं, एक विषम संरचना होती है, और जिसमें रक्त परिसंचरण अच्छी तरह से विकसित होता है।
थायरॉयड ग्रंथि की स्थिति की जांच करने के लिए उपकरणों का उपयोग किया जाता है। अल्ट्रासाउंड. यह सस्ती और दर्द रहित प्रक्रिया आपको यह निर्धारित करने की अनुमति देती है कि क्या ग्रंथि बढ़ी हुई है, क्या इसमें नोड्यूल और ट्यूमर हैं, उनके आकार और सटीक स्थान का पता लगाने के लिए। लेकिन, दुर्भाग्य से, अल्ट्रासाउंड यह निर्धारित नहीं कर सकता है कि नोड्यूल एक कैंसरयुक्त ट्यूमर है या नहीं। डॉक्टर उन नोड्स के बारे में सबसे अधिक चिंतित हैं जो अल्ट्रासाउंड तरंग को खराब रूप से प्रतिबिंबित करते हैं, अस्पष्ट और असमान किनारे होते हैं, एक विषम संरचना होती है, और जिसमें रक्त परिसंचरण अच्छी तरह से विकसित होता है।
 फाइन-नीडल एस्पिरेशन पंचर बायोप्सी (एफएनए) यह निर्धारित करने में मदद करती है कि ट्यूमर में कौन सी कोशिकाएं हैं। अल्ट्रासाउंड मार्गदर्शन के तहत, ट्यूमर में एक पतली सुई डाली जाती है। इसकी मदद से डॉक्टर शोध के लिए कोशिकाओं का नमूना लेते हैं। यह एक बहुत ही सटीक और कम-दर्दनाक विधि है।
फाइन-नीडल एस्पिरेशन पंचर बायोप्सी (एफएनए) यह निर्धारित करने में मदद करती है कि ट्यूमर में कौन सी कोशिकाएं हैं। अल्ट्रासाउंड मार्गदर्शन के तहत, ट्यूमर में एक पतली सुई डाली जाती है। इसकी मदद से डॉक्टर शोध के लिए कोशिकाओं का नमूना लेते हैं। यह एक बहुत ही सटीक और कम-दर्दनाक विधि है।
यदि फाइन-सुई बायोप्सी का परिणाम संदिग्ध है, तो संदिग्ध नोड की एक खुली बायोप्सी की जाती है। यह एक छोटा सा ऑपरेशन है जिसके दौरान डॉक्टर ट्यूमर के एक छोटे से हिस्से को निकालते हैं और उसकी त्वरित जांच करते हैं।
रक्त परीक्षण
एक व्यक्ति को नस से रक्त दान करने की आवश्यकता होती है। प्रयोगशाला में, एक एंजाइम इम्यूनोएसे का उपयोग करके, वे यह निर्धारित करते हैं कि इसमें ट्यूमर मार्कर हैं या नहीं। ये विशेष प्रोटीन आधारित रसायन हैं। ऊंचा स्तर थायराइड कैंसर के एक निश्चित रूप का संकेत दे सकता है।
- कैल्सीटोनिन . ऊंचा स्तर इंगित करता है कि व्यक्ति को मेडुलरी थायरॉइड कैंसर है। जिन लोगों का पहले से ही इलाज चल चुका है, उनमें उच्च सांद्रता दूर के मेटास्टेसिस का संकेत देती है। लेकिन यह याद रखना जरूरी है कि गर्भावस्था, हार्मोनल गर्भनिरोधक लेने, कैल्शियम सप्लीमेंट लेने और अग्न्याशय के रोगों के दौरान हार्मोन की मात्रा बढ़ जाती है। निम्नलिखित संकेतक सामान्य माने जाते हैं: महिलाएं - 0.07-12.97 पीजी/एमएल, पुरुष - 0.68-30.26 पीजी/एमएल।
- thyroglobulin. यह थायरॉयड कोशिकाओं द्वारा स्रावित एक प्रोटीन है। रक्त में इसकी सामग्री का सामान्य स्तर 1.4-74.0 एनजी/एमएल है। बढ़ा हुआ स्तर पैपिलरी और फॉलिक्यूलर थायरॉइड कैंसर और मेटास्टेस की उपस्थिति का संकेत दे सकता है।
- बीआरएएफ जीन. इसका स्तर पैपिलरी थायरॉयड कैंसर में रोग के पाठ्यक्रम का पूर्वानुमान निर्धारित करना संभव बनाता है। सामान्यतः यह वहां नहीं होना चाहिए.
- ईजीएफआर. यह परीक्षण एपिडर्मल ग्रोथ फैक्टर का पता लगाता है। यह ट्यूमर निकालने के बाद किया जाता है। रक्त में इसकी बढ़ी हुई मात्रा इंगित करती है कि ट्यूमर के दोबारा प्रकट होने की बहुत अधिक संभावना है।
- रक्त सीरम में एंटीथायरॉइड एंटीबॉडीज। इन प्रोटीनों की अधिक मात्रा यह दर्शाती है कि किसी व्यक्ति में है स्व - प्रतिरक्षी रोगथायरॉयड ग्रंथि (प्रतिरक्षा प्रणाली गलती से अंग पर हमला करती है)। ऐसा अक्सर पैपिलरी थायराइड कैंसर के साथ होता है।
- प्रोटो-ओन्कोजीन उत्परिवर्तनगीला करना . जीन में बदलाव की पहचान मेडुलरी कैंसर की पुष्टि करती है। ऐसा अध्ययन सिर्फ बीमार व्यक्ति पर ही नहीं, बल्कि उसके परिवार के सदस्यों पर भी किया जाता है।
प्रत्येक विशिष्ट मामले में, डॉक्टर ट्यूमर के बारे में संदेह की पुष्टि के लिए कई परीक्षणों का आदेश दे सकते हैं। लेकिन यह याद रखना चाहिए कि ट्यूमर मार्कर बीमारी के बारे में पूरी तरह से विश्वसनीय जानकारी प्रदान नहीं करते हैं। हमेशा ऐसे लोगों का प्रतिशत होता है जिनमें इन पदार्थों का स्तर ऊंचा होता है, लेकिन उन्हें ट्यूमर नहीं होता है। ऐसे मरीज़ भी हैं जिनमें ट्यूमर का पता चला है, लेकिन ट्यूमर मार्कर सामान्य हैं। इसलिए, केवल बायोप्सी ही सबसे सटीक परिणाम दे सकती है।
यह पता लगाने के लिए कि थायरॉयड ग्रंथि का कार्य कितना ख़राब है, हार्मोन का स्तर निर्धारित किया जाता है:
- थायराइड-उत्तेजक हार्मोन (टीएसएच)।यह पिट्यूटरी ग्रंथि द्वारा स्रावित एक हार्मोन है जो थायरॉयड कोशिकाओं के विकास को उत्तेजित करता है। कैंसर के इलाज के बाद इसके स्तर को मापना जरूरी है। सांद्रता 0.1 mIU/l से अधिक नहीं होनी चाहिए, अन्यथा रोग वापस आ जाएगा।
- थायरोक्सिन (T4). इस हार्मोन का स्तर बताता है कि यह कितना सक्रिय है थाइरोइड.
- ट्राईआयोडोथायरोनिन (T3)।जैविक रूप से सक्रिय हार्मोन. इसकी सघनता से पता चलता है कि ग्रंथि कैसे काम करती है।
- पैराथाएरॉएड हार्मोन (पीटीजी). पदार्थ का उत्पादन पैराथाइराइड ग्रंथियाँ. इसकी उच्च सांद्रता मेडुलरी कैंसर में मेटास्टेसिस का संकेत देती है।
कैंसर के चरण
किसी भी ऑन्कोलॉजिकल रोग में ट्यूमर के विकास के 4 चरण होते हैं। जब एक डॉक्टर कैंसर के चरण का निर्धारण करता है, तो वह ध्यान में रखता है: ट्यूमर का आकार, इसकी व्यापकता, आस-पास और दूर के अंगों में मेटास्टेस की उपस्थिति।
मेटास्टेसिस एक द्वितीयक ट्यूमर है, जो विकास का एक नया फोकस है। इसके बाद बनता है कैंसर की कोशिकाएंरक्त या लसीका प्रवाह के माध्यम से अन्य अंगों तक ले जाया जाता है।
स्टेज I 2 सेमी तक का ट्यूमर थायरॉइड ग्रंथि के एक लोब (आधा) में स्थित होता है। यह ग्रंथि कैप्सूल को विकृत नहीं करता है और मेटास्टेस नहीं बनाता है।
चरण II.एक बड़ा ट्यूमर जो ग्रंथि को विकृत कर देता है। कई छोटे ट्यूमर इसी चरण के होते हैं। ट्यूमर कैप्सूल में नहीं बढ़ते हैं। गर्दन के उस तरफ मेटास्टेसिस हो सकता है जहां कैंसर स्थित है।
चरण III.ट्यूमर थायरॉयड ग्रंथि के कैप्सूल में बढ़ता है। यह श्वासनली और आसपास के ऊतकों को संकुचित करता है और उनके साथ जुड़ जाता है। मेटास्टेस ग्रंथि के दोनों किनारों पर ग्रीवा लिम्फ नोड्स में दिखाई देते हैं।
चरण IV.ट्यूमर आसपास के ऊतकों में गहराई तक बढ़ता है, थायरॉयड ग्रंथि स्थिर हो जाती है और आकार में बहुत बढ़ जाती है। पास और दूर के अंगों में मेटास्टेस का पता लगाया जाता है।
आप कैसे जानते हैं कि मेटास्टेस प्रकट हो गए हैं?
 थायराइड कैंसर में मेटास्टेस सबसे अधिक बार दिखाई देते हैं लसीकापर्वगरदन। इस मामले में, लिम्फ नोड्स बढ़ जाते हैं और सूजन हो जाती है। वे घने, कम गतिशील हो जाते हैं और त्वचा में विलीन हो जाते हैं। यह जटिलता रोग के पूर्वानुमान को खराब नहीं करती है। पैपिलरी और कूपिक कैंसर में, रेडियोधर्मी आयोडीन के साथ मेटास्टेस का अच्छी तरह से इलाज किया जाता है।
थायराइड कैंसर में मेटास्टेस सबसे अधिक बार दिखाई देते हैं लसीकापर्वगरदन। इस मामले में, लिम्फ नोड्स बढ़ जाते हैं और सूजन हो जाती है। वे घने, कम गतिशील हो जाते हैं और त्वचा में विलीन हो जाते हैं। यह जटिलता रोग के पूर्वानुमान को खराब नहीं करती है। पैपिलरी और कूपिक कैंसर में, रेडियोधर्मी आयोडीन के साथ मेटास्टेस का अच्छी तरह से इलाज किया जाता है।
मस्तिष्क में मेटास्टेससिरदर्द के रूप में प्रकट होता है जो एनलगिन से राहत नहीं देता है। समन्वय की संभावित हानि और धुंधली दृष्टि, मिर्गी के समान दौरे।
अस्थि मेटास्टेसदर्द और फ्रैक्चर का कारण बनता है। दूसरों की तुलना में अधिक बार, पसलियाँ, खोपड़ी की हड्डियाँ, श्रोणि और रीढ़ प्रभावित होती हैं, और कम बार अंग प्रभावित होते हैं। एक्स-रे पर, मेटास्टेस रिक्त स्थान या गहरे विकास के रूप में दिखाई देते हैं।
लिवर मेटास्टेसपीलिया, दाहिने हाइपोकॉन्ड्रिअम में भारीपन और पाचन संबंधी विकार हो सकते हैं। व्यक्ति वसायुक्त भोजन या मांस बर्दाश्त नहीं कर सकता। में गंभीर मामलेंआंतरिक रक्तस्राव खूनी मल और कॉफी-ग्राउंड उल्टी के रूप में हो सकता है।
फेफड़ों में मेटास्टेससूखी खांसी, सांस लेने में कठिनाई, बलगम में खून आना। सीने में जकड़न और दर्द, गंभीर थकान महसूस होती है।
अधिवृक्क ग्रंथियों में मेटास्टेसव्यावहारिक रूप से खुद को किसी भी तरह से प्रदर्शित नहीं करते हैं। इन ग्रंथियों को गंभीर क्षति होने पर सेक्स हार्मोन का स्तर कम हो जाता है। तीव्र अधिवृक्क अपर्याप्तता हो सकती है। यह रक्तचाप में तेज गिरावट और रक्त के थक्के जमने की समस्या का कारण बनता है।
थायराइड कैंसर के चरण को निर्धारित करने और मेटास्टेस का पता लगाने के लिए अल्ट्रासाउंड, रेडियोग्राफी और चुंबकीय अनुनाद इमेजिंग, पॉज़िट्रॉन एमिशन टोमोग्राफी का उपयोग किया जाता है।
थायराइड कैंसर के लिए सर्जरी
सर्जरी का संकेत कैंसर का संदेह है। यदि बायोप्सी यह पुष्टि करती है कि थायरॉइड नोड्यूल में कैंसर कोशिकाएं हैं, तो इसे निश्चित रूप से हटाने की आवश्यकता है।
यदि ट्यूमर बहुत छोटा है, तो डॉक्टर इस्थमस के साथ थायरॉयड ग्रंथि के आधे हिस्से को हटाने का सुझाव देंगे। इस ऑपरेशन को हेमीथायरॉइडेक्टॉमी कहा जाता है। शेष हिस्सा हार्मोन के उत्पादन पर लेता है।
लेकिन अधिकांश डॉक्टरों का मानना है कि सबसे अच्छा विकल्प थायरॉयड ग्रंथि को पूरी तरह से हटा देना है - थायरॉयडेक्टॉमी। केवल इस मामले में ही आप निश्चिंत हो सकते हैं कि कोई भी ट्यूमर, यहां तक कि सबसे छोटा भी, छूटेगा नहीं और कैंसर दोबारा नहीं होगा। आखिरकार, थायरॉयड ग्रंथि पर दूसरा ऑपरेशन जटिलताओं का कारण बन सकता है, उदाहरण के लिए, मुखर डोरियों का पैरेसिस।
यदि ट्यूमर आसपास के ऊतकों और लिम्फ नोड्स में विकसित हो गया है, तो उन्हें भी हटा दिया जाता है। इस ऑपरेशन को थायरॉयडेक्टॉमी और लिम्फ नोड विच्छेदन कहा जाता है। सर्जन गर्दन के इस क्षेत्र में ग्रंथि, प्रभावित लिम्फ नोड्स और फैटी टिशू को एक्साइज करता है।
संचालन चरण
- रोगी की तैयारी. ऑपरेशन एक विशिष्ट तिथि के लिए निर्धारित है। इस बिंदु पर, व्यक्ति को तीव्र संक्रामक रोग या पुरानी संक्रामक बीमारियाँ नहीं होनी चाहिए। ऑपरेशन से पहले थायरॉइड ग्रंथि का अल्ट्रासाउंड किया जाता है। आपको परीक्षण भी कराने होंगे: क्लिनिकल और जैव रासायनिक विश्लेषणरक्त, सामान्य मूत्र परीक्षण, रक्त समूह, एक "कोगुलोग्राम" करें।
- एक चिकित्सक, सर्जन और एनेस्थेसियोलॉजिस्ट के साथ परामर्श। डॉक्टर ऑपरेशन का दायरा निर्धारित करेंगे और आपके सभी सवालों का जवाब देंगे।
- मरीज को सामान्य एनेस्थीसिया दिया जाता है। वह औषधीय नींद में है और उसे दर्द महसूस नहीं हो रहा है। स्थानीय एनेस्थीसिया के तहत थायराइड ऑपरेशन नहीं किए जाते हैं।
- ऑपरेशन को अंजाम देना. प्रक्रिया लगभग एक घंटे तक चलती है, और यदि लिम्फ नोड्स को निकालना आवश्यक है, तो 2-3 घंटे। सर्जन ग्रंथि को हटा देता है, स्वस्थ अंगों में रक्त परिसंचरण बहाल करता है और टांके लगाता है।
- पश्चात की अवधि. मरीज को वार्ड में स्थानांतरित कर दिया गया है। पहले दिन उन्हें बिस्तर से बाहर निकलने की अनुमति नहीं है - सख्त बिस्तर आराम की आवश्यकता होती है। पहले दिन, ऑपरेशन स्थल से तरल पदार्थ निकालने के लिए एक जल निकासी स्थापित की जाती है। यह एक पतली सिलिकॉन ट्यूब होती है जिसके माध्यम से इचोर बाहर निकलता है। अगले दिन इसे उतारकर पट्टी बांध दी जाती है। ऑपरेशन के 2-3 दिन बाद व्यक्ति को विभाग से छुट्टी दे दी जाती है।
यह बहुत महत्वपूर्ण है कि ऑपरेशन एक एंडोक्रिनोलॉजिस्ट सर्जन द्वारा किया जाए जो ग्रंथियों के उपचार में विशेषज्ञ हो। इस मामले में, आप ऑपरेशन के सफल परिणाम और आवर्ती ट्यूमर और जटिलताओं की अनुपस्थिति में आश्वस्त हो सकते हैं।
सर्जरी के बाद, सभी घातक कोशिकाओं के विनाश को सुनिश्चित करने के लिए रोगियों को आयोडीन-131 के साथ रेडियोन्यूक्लाइड थेरेपी निर्धारित की जाती है। इस मामले में एक्स-रे के साथ विकिरण चिकित्सा बहुत कम मदद करती है।
थायराइड सर्जरी के बाद
बहुत से लोग इस बात में रुचि रखते हैं कि थायराइड कैंसर से छुटकारा पाने के बाद जीवन कैसे बदलता है और क्या विकलांगता होती है। कई अध्ययनों से साबित हुआ है कि लगभग सभी मरीज़ सर्जरी को अच्छी तरह से सहन कर लेते हैं और जारी रखते हैं सामान्य ज़िंदगीऔर काम। इलाज के बाद महिलाएं गर्भवती हो सकती हैं और एक स्वस्थ बच्चे को जन्म दे सकती हैं।
सर्जरी के बाद पहले हफ्तों के दौरान, व्यक्ति को गर्दन में दर्द और सूजन का अनुभव हो सकता है। ये घटनाएं हर किसी के साथ होती हैं और 1-2 महीने के बाद अपने आप दूर हो जाती हैं। यह सीम को ठीक से संभालने के लिए पर्याप्त है। पहले 3-4 दिनों के लिए, जब रोगी अस्पताल में होता है, ड्रेसिंग रूम में एक नर्स द्वारा उसकी मरहम-पट्टी की जाती है। डिस्चार्ज करने से पहले, डॉक्टर आपको विस्तार से बताते हैं कि घाव का इलाज कैसे करना है, कौन सी दवाएँ लेनी हैं और उपचार जारी रखने के लिए कब वापस आना है।
ट्यूमर हटाने के बाद निम्नलिखित निर्धारित है:
- परिचय रेडियोधर्मी आयोडीनसंभावित मेटास्टेसिस को नष्ट करने के लिए। सर्जरी के 4-5 सप्ताह बाद उपचार शुरू होता है।
- थायराइड हार्मोन, जो सामान्यतः थायरॉयड ग्रंथि में उत्पन्न होते हैं। आपको इन्हें जीवन भर लेना पड़ सकता है।
- पिट्यूटरी ग्रंथि द्वारा थायराइड-उत्तेजक हार्मोन के उत्पादन को कम करने के लिए एल-थायरोक्सिन (लेवोथायरोक्सिन)। यह हार्मोन सर्जरी के बाद बची हुई थायरॉइड कोशिकाओं को उत्तेजित करता है, जिसका अर्थ है कि इससे ट्यूमर के दोबारा बढ़ने का खतरा बढ़ जाता है। टिटेओट्रोपिक हार्मोन के स्तर के आधार पर डॉक्टर इस दवा की खुराक व्यक्तिगत रूप से निर्धारित करते हैं।
- विटामिन डी और कैल्शियम के साथ खनिज अनुपूरक। वे के लिए आवश्यक हैं जल्दी ठीक होनाऔर अंगों का समुचित कार्य करना।
थायराइड सर्जरी के बाद चिकित्सा पर्यवेक्षण
 ट्यूमर को हटाने के लिए सर्जरी के बाद डॉक्टरों के साथ संचार समाप्त नहीं होता है। लोग ऑन्कोलॉजी क्लिनिक में पंजीकृत हैं।
ट्यूमर को हटाने के लिए सर्जरी के बाद डॉक्टरों के साथ संचार समाप्त नहीं होता है। लोग ऑन्कोलॉजी क्लिनिक में पंजीकृत हैं।
3 सप्ताह मेंऑपरेशन के बाद, डॉक्टर इसके परिणामों का मूल्यांकन करता है और लेवोथायरोक्सिन (टीएसएच दमनात्मक चिकित्सा) निर्धारित करता है।
6 सप्ताह के बादआयोडीन-131 से पूरे शरीर का स्कैन किया जाता है। गर्दन या अन्य अंगों में अवशिष्ट थायराइड कोशिकाओं का पता लगाने के लिए यह आवश्यक है। यदि ऐसे मेटास्टेस का पता लगाया जाता है, तो रेडियोधर्मी आयोडीन निर्धारित किया जाता है, जो शेष कैंसर कोशिकाओं को जल्दी से नष्ट कर देता है।
6 महीने मेंऑपरेशन के बाद आपको दोबारा जांच के लिए क्लिनिक आना होगा। डॉक्टर गर्दन को महसूस करते हैं और अल्ट्रासाउंड करते हैं।
हर 6 महीने मेंनियमित जांच के लिए डॉक्टर के पास जाना जरूरी है। डॉक्टर हार्मोन और ट्यूमर मार्करों के स्तर के आधार पर एक अलग शेड्यूल निर्धारित कर सकते हैं।
1 साल बाद और 3 साल बादसर्जरी के बाद, सभी मरीज़ों का बॉडी स्कैन किया जाता है।
नियमित रूप से थायरोग्लोबुलिन हार्मोन और थायरोग्लोबुलिन के प्रति एंटीबॉडी के स्तर की निगरानी करें। शरीर में मेटास्टेस दिखाई देने पर यह बढ़ जाता है। इस मामले में, डॉक्टर अतिरिक्त परीक्षा और उपचार निर्धारित करता है।
पश्चात की जटिलताएँ
एक छोटा सा प्रतिशत है पश्चात की जटिलताएँ. यदि ऑपरेशन किसी विशेष एंडोक्रिनोलॉजी विभाग में किया गया था, तो संभावना 1-2% है, और यदि सामान्य तौर पर, तो यह बढ़कर 5-10% हो जाती है।
निरर्थक जटिलताएँ, जो किसी भी ऑपरेशन के बाद हो सकता है। यह रक्तस्राव, गंभीर सूजन या घाव का दबना है। डॉक्टर इनका इलाज एंटीबायोटिक दवाओं से आसानी से कर सकते हैं। इसके अलावा, उनके घटित होने की संभावना 1% से भी कम है। ये जटिलताएँ सर्जरी के बाद पहले दिन ही उत्पन्न हो जाती हैं। इसलिए अगर अस्पताल में ऐसा नहीं हुआ तो खतरा टल गया है.
विशिष्ट जटिलताएँथायरॉयड ग्रंथि पर सर्जरी के बाद ही होता है। यह स्वर रज्जुओं को नियंत्रित करने वाली तंत्रिकाओं को नुकसान और पैराथाइरॉइड ग्रंथियों में व्यवधान है।
स्वरयंत्र आवर्तक तंत्रिकाएं थायरॉयड ग्रंथि के बहुत करीब से गुजरती हैं। इन्हें नुकसान पहुंचाने से बचाने के लिए डॉक्टर उच्च परिशुद्धता वाले विद्युत उपकरणों का उपयोग करते हैं। लेकिन कुछ मामलों में चोट से बचा नहीं जा सकता। आवाज बैठ जाना या बंद हो जाना, खांसी आ जाती है। अक्सर यह घटना अस्थायी होती है, लेकिन कभी-कभी इसके परिणाम जीवन भर रह सकते हैं।
हाइपोपैराथायरायडिज्म तब होता है जब पैराथाइरॉइड ग्रंथियां खराब हो जाती हैं। यह स्थिति शरीर में कैल्शियम की कमी से जुड़ी है। यह मांसपेशियों में दर्द और अंगों और चेहरे की मांसपेशियों में ऐंठन, होठों और उंगलियों में जलन और झुनझुनी के रूप में प्रकट होता है। स्थिति को ठीक करने के लिए आपको कैल्शियम सप्लीमेंट लेने की आवश्यकता है।
थायराइड सर्जरी के बाद पोषण
 थायराइड ट्यूमर को हटाने के लिए सर्जरी के बाद, आपको सख्त आहार का पालन करने की आवश्यकता नहीं है। मेनू विविध होना चाहिए और शरीर की सभी आवश्यकताओं को पूरा करना चाहिए। याद रखें, ऐसे कई खाद्य पदार्थ हैं जो ट्यूमर कोशिकाओं के विकास को रोकते हैं। वैज्ञानिकों ने सबसे ज्यादा नाम बताए हैं स्वस्थ भोजनट्यूमर की रोकथाम के लिए. ये सब्जियाँ हैं: विभिन्न प्रकार की पत्तागोभी, शलजम, मूली, मूली। फलियाँ: सोयाबीन, मटर, सेम, दाल। और छत्र परिवार के पौधे: गाजर, अजमोद, अजवाइन, पार्सनिप।
थायराइड ट्यूमर को हटाने के लिए सर्जरी के बाद, आपको सख्त आहार का पालन करने की आवश्यकता नहीं है। मेनू विविध होना चाहिए और शरीर की सभी आवश्यकताओं को पूरा करना चाहिए। याद रखें, ऐसे कई खाद्य पदार्थ हैं जो ट्यूमर कोशिकाओं के विकास को रोकते हैं। वैज्ञानिकों ने सबसे ज्यादा नाम बताए हैं स्वस्थ भोजनट्यूमर की रोकथाम के लिए. ये सब्जियाँ हैं: विभिन्न प्रकार की पत्तागोभी, शलजम, मूली, मूली। फलियाँ: सोयाबीन, मटर, सेम, दाल। और छत्र परिवार के पौधे: गाजर, अजमोद, अजवाइन, पार्सनिप।
यदि आप इन और अन्य "सही" खाद्य पदार्थों को अपने आहार में शामिल करते हैं, तो आप बीमारी की पुनरावृत्ति (पुनरावृत्ति) को रोक सकते हैं।
गिलहरी- शरीर की कोशिकाओं के लिए निर्माण सामग्री और प्रतिरक्षा का आधार। मछली और समुद्री भोजन, पनीर, अंडे, फलियां और सोयाबीन, एक प्रकार का अनाज और दलिया से प्रोटीन प्राप्त करना सबसे अच्छा है। आप सप्ताह में कई बार लीन मीट खा सकते हैं।
कार्बोहाइड्रेटऊर्जा का एक स्रोत है. सर्जरी के बाद चीनी और कन्फेक्शनरी उत्पादों की मात्रा को सीमित करना बेहतर है। शहद, फल, ताज़ा जूस, मार्शमॉलो, मुरब्बा, जैम से कार्बोहाइड्रेट प्राप्त करना बेहतर है। जटिल कार्बोहाइड्रेट - पेक्टिन और फाइबर सब्जियों, अनाज की ब्रेड और अनाज में पाए जाते हैं।
वसा- हार्मोन और कोशिका झिल्ली के लिए एक आवश्यक घटक। आवश्यक असंतृप्त का स्रोत वसायुक्त अम्लवनस्पति तेल बन सकते हैं: जैतून और रेपसीड। लार्ड, मार्जरीन और अन्य पशु वसा से बचना बेहतर है।
आहार में विभिन्न प्रकार के विटामिन शामिल होने चाहिए। उनमें से अधिकांश एंटीऑक्सीडेंट हैं और ट्यूमर से लड़ने में मदद करते हैं। ताजे फलों और हरी सब्जियों से विटामिन प्राप्त करना बेहतर है। लेकिन अगर यह संभव नहीं है, तो आपको विटामिन-मिनरल कॉम्प्लेक्स लेने की जरूरत है।
थायराइड कैंसर के इलाज के पारंपरिक तरीके
थायराइड कैंसर के इलाज के पारंपरिक तरीकों का उपयोग दो मामलों में किया जाता है।
- ऑन्कोलॉजिस्ट द्वारा निर्धारित उपचार के अतिरिक्त, सर्जरी से पहले और बाद में टिंचर और काढ़े पिया जाता है। दौरान शल्य चिकित्साऔर कीमोथेरेपी, आपको ऐसे संकेंद्रित संक्रमण नहीं लेने चाहिए जिनमें पौधों के जहर होते हैं।
- मामले में अगर आधिकारिक दवाकिसी व्यक्ति की मदद करने में असमर्थ. उदाहरण के लिए, सर्जरी नहीं की जा सकती. बढ़ती उम्र, हृदय या श्वसन प्रणाली की बीमारियों या ट्यूमर के महत्वपूर्ण अंगों में विकसित हो जाने के कारण रोगी इससे बच नहीं पाता है। फिर पारंपरिक तरीके स्थिति को सुधारने और ट्यूमर को कम करने में मदद करते हैं।
जड़ी-बूटियों से उपचार दवाओं की तुलना में अधिक कोमल होता है, लेकिन इसमें अधिक समय लगता है। इसलिए, आपको 6 महीने से 5 साल तक हर्बल दवाएं लेने की जरूरत है। हर छह महीने में वे 2 सप्ताह का ब्रेक लेते हैं। यदि आपको सुधार दिखे तो आपको इलाज बंद नहीं करना चाहिए। केवल पूरा कोर्स ही स्वास्थ्य सुनिश्चित करेगा और बीमारी को दोबारा लौटने से रोकेगा।
सर्जरी से पहले पारंपरिक तरीकों से इलाज
शरीर की सफाई
सर्जरी के लिए शरीर को तैयार करने के लिए सफाई करना जरूरी है। सेब साइडर सिरका के साथ एनीमा इसके लिए उपयुक्त है: प्रति 2 गिलास पानी में एक बड़ा चम्मच सिरका। पहले सप्ताह में एनीमा प्रतिदिन किया जाता है, दूसरे सप्ताह में - हर दूसरे दिन, तीसरे में - हर 2 दिन में, चौथे में - सप्ताह में एक बार। इस अवधि के दौरान, आपको अधिक पानी पीने और पौधों के खाद्य पदार्थ खाने की ज़रूरत है। भोजन से पहले दिन में 3 बार एक चम्मच अलसी का तेल पियें।
तीन-घटक नुस्खा
 1.8 किलो नींबू को धोकर सुखा लें, बीज निकाल दें और छिलके सहित मीट ग्राइंडर में पीस लें। एक गिलास एलो जूस तैयार करें। एक सप्ताह तक पौधे को पानी न दें, फिर उसे तोड़ें, पत्तियों को धोकर सुखा लें। रस को पीसकर चीज़क्लोथ के माध्यम से निचोड़ें। नींबू के साथ मिलाएं और आधा गिलास शहद मिलाएं। घटकों को अच्छी तरह मिलाएं। उत्पाद को रेफ्रिजरेटर में स्टोर करें, 1 चम्मच लें। भोजन से पहले दिन में 3 बार। उपचार का कोर्स 1 महीना है।
1.8 किलो नींबू को धोकर सुखा लें, बीज निकाल दें और छिलके सहित मीट ग्राइंडर में पीस लें। एक गिलास एलो जूस तैयार करें। एक सप्ताह तक पौधे को पानी न दें, फिर उसे तोड़ें, पत्तियों को धोकर सुखा लें। रस को पीसकर चीज़क्लोथ के माध्यम से निचोड़ें। नींबू के साथ मिलाएं और आधा गिलास शहद मिलाएं। घटकों को अच्छी तरह मिलाएं। उत्पाद को रेफ्रिजरेटर में स्टोर करें, 1 चम्मच लें। भोजन से पहले दिन में 3 बार। उपचार का कोर्स 1 महीना है।
पारंपरिक चिकित्सा पारंपरिक रूप से थायराइड कैंसर के इलाज के लिए ऐसे पौधों का उपयोग करती है जिनमें बहुत अधिक मात्रा में आयोडीन और अन्य पदार्थ होते हैं। उपयोगी पदार्थ: सामान्य कॉकलेबर, चिकवीड मिज, टेनियस बेडस्ट्रॉ, छोटी डकवीड। इनका उपयोग पानी के स्नान में तैयार काढ़े के रूप में किया जाता है।
सर्जरी के बाद पारंपरिक उपचार
अखरोट का टिंचर
जुलाई की शुरुआत में 30 अखरोट इकट्ठा करें। उन्हें हरे छिलके के साथ काटने की जरूरत है। 0.5 लीटर वोदका डालें और एक गिलास शहद डालें। उत्पाद को एक कांच के कंटेनर में मिलाएं और एक अंधेरी जगह पर रखें। 15-20 दिनों के लिए छोड़ दें कमरे का तापमान. सुबह खाली पेट 1 बड़ा चम्मच टिंचर पियें। उपचार के एक कोर्स के दौरान आपको सारी दवाएँ पीनी होंगी।
काली चिनार की कलियाँ
यह उपाय थायराइड-उत्तेजक हार्मोन के उत्पादन को कम करने में मदद करता है। 2 टीबीएसपी। गुर्दों पर एक गिलास उबलता पानी डालें, ढक दें और 2 घंटे के लिए छोड़ दें। 1 बड़ा चम्मच लें. भोजन से पहले दिन में 3-4 बार।
पौधे का जहर
हेमलॉक और कलैंडिन में जहरीले पदार्थ होते हैं। ये पदार्थ उन घातक कोशिकाओं को नष्ट कर देते हैं जो सर्जरी के बाद शरीर में रह सकती हैं। यह न भूलें कि इन टिंचर्स को विकिरण चिकित्सा या रेडियोधर्मी आयोडीन उपचार के दौरान नहीं लिया जाना चाहिए।
हेमलॉक टिंचर आप इसे स्वयं बना सकते हैं या फार्मेसी में तैयार-तैयार खरीद सकते हैं। टिंचर लेने की योजना: पहले दिन, 3 बूँदें दिन में 3 बार पियें, दूसरे दिन, 6 बूँदें दिन में 3 बार और तीसरे दिन, 9 बूँदें दिन में 3 बार पियें। धीरे-धीरे खुराक बढ़ाकर 75 बूंद प्रति दिन करें। यह इलाज 3 महीने तक चलता है. फिर खुराक को धीरे-धीरे घटाकर प्रति दिन 3 बूंद कर दिया जाता है।
कलैंडिन का टिंचरआपको इसे स्वयं पकाना होगा। ऐसा करने के लिए, पौधे की जड़ों को मई में फूल आने के दौरान एकत्र किया जाता है। जड़ों को खोदा जाता है, धोया जाता है और तौलिये पर सुखाया जाता है। मांस की चक्की में पीसें और चीज़क्लोथ के माध्यम से रस निचोड़ें। परिणामी तरल वोदका से आधा पतला होता है। उत्पाद को 2 सप्ताह तक किसी अंधेरी जगह पर रखना चाहिए। दिन में 3 बार 1 चम्मच लें।
बिना सर्जरी के थायराइड कैंसर का इलाज
 ऐसी स्थिति में जब सर्जरी वर्जित है और केवल सहायक उपचार किया जाता है, तो किसी व्यक्ति को कैंसर से निपटने और उनकी सामान्य स्थिति में सुधार करने में मदद करना संभव है।
ऐसी स्थिति में जब सर्जरी वर्जित है और केवल सहायक उपचार किया जाता है, तो किसी व्यक्ति को कैंसर से निपटने और उनकी सामान्य स्थिति में सुधार करने में मदद करना संभव है।
जुंगेरियन एकोनाइट जड़
आप इस पौधे का टिंचर खरीद सकते हैं या इसे स्वयं तैयार कर सकते हैं। ऐसा करने के लिए, 200 मिलीलीटर उच्च गुणवत्ता वाले वोदका में 20 ग्राम जड़ डालें। एक अंधेरी जगह में एक कांच के कंटेनर में डालें।
शेड्यूल के अनुसार दवा लें। पहले दिन, भोजन से पहले दिन में 3 बार 1 बूंद। दूसरे दिन दो बूँदें, तीसरे दिन तीन। तो दसवें दिन तक एकल खुराक बढ़कर 10 बूँद या पूरे दिन में 30 बूँद हो जाती है। 11वें दिन से खुराक 1 बूंद कम कर दी जाती है। इस प्रकार, पाठ्यक्रम में 20 दिन लगते हैं। इसके बाद 2 सप्ताह का ब्रेक लें और उपचार दोहराएं। आपको लगातार 3 कोर्स करने होंगे।
याद रखें कि पौधे में जहर और मजबूत बायोएक्टिव पदार्थ होते हैं। खुराक से अधिक न लें! उपचार के दौरान विषाक्त पदार्थों के शरीर को साफ करने के लिए, एक ऑन्कोलॉजिकल हर्बल मिश्रण पीने की सिफारिश की जाती है, जिसे फार्मेसियों में खरीदा जा सकता है।
थायराइड कैंसर का पूर्वानुमान क्या निर्धारित करता है?
 अन्य घातक ट्यूमर की तुलना में थायराइड कैंसर का पूर्वानुमान कहीं अधिक आशावादी है। उदाहरण के लिए, 45 वर्ष से कम उम्र के लोगों में 3 सेमी तक के ट्यूमर के आकार के साथ, ठीक होने की पूरी गारंटी होती है। कैंसर के उन्नत रूप वाले वृद्ध रोगियों में रोग का पूर्वानुमान कम अनुकूल होता है।
अन्य घातक ट्यूमर की तुलना में थायराइड कैंसर का पूर्वानुमान कहीं अधिक आशावादी है। उदाहरण के लिए, 45 वर्ष से कम उम्र के लोगों में 3 सेमी तक के ट्यूमर के आकार के साथ, ठीक होने की पूरी गारंटी होती है। कैंसर के उन्नत रूप वाले वृद्ध रोगियों में रोग का पूर्वानुमान कम अनुकूल होता है।
लेकिन बहुत कुछ कैंसर के आकार और कैंसर की अवस्था पर निर्भर करता है।
- वाले लोगों में पैपिलरी कैंसरपांच साल की जीवित रहने की दर 95-100% है। इसका मतलब यह है कि इलाज के बाद सभी मरीज़ कम से कम 5 साल तक जीवित रहे।
- वाले लोगों में कूपिक कैंसरस्टेज IV पांच साल की जीवित रहने की दर 55% है। लेकिन कम उन्नत मामलों में यह आंकड़ा 100% तक भी पहुंच जाता है.
- वाले लोगों में मज्जा कैंसरचरण IV, पांच साल की जीवित रहने की दर कम है - 30%, लेकिन चरण I और II में, डॉक्टर 98% रोगियों के ठीक होने की गारंटी देते हैं।
- पर अप्लास्टिक कैंसर, पूर्वानुमान बदतर है. अधिकांश मरीज़ निदान के बाद 6-12 महीने तक जीवित रहते हैं।
यह ऐसे ट्यूमर के तेजी से बढ़ने और मेटास्टेस के गठन के कारण होता है। इसके अलावा, ऐसी कैंसर कोशिकाएं आयोडीन-131 से उपचार के प्रति संवेदनशील नहीं होती हैं।
लेकिन इससे कोई फ़र्क नहीं पड़ता कि डॉक्टर क्या निदान करते हैं, याद रखें कि मानवीय संभावनाएँ असीमित हैं। यदि आप जीने की अपनी इच्छा, प्रकृति की शक्तियों और डॉक्टर की मदद को जोड़ दें, तो आप सबसे गंभीर बीमारी से भी निपट लेंगे।
थायरॉयड ग्रंथि अंतःस्रावी तंत्र के सबसे महत्वपूर्ण अंगों में से एक है, जो हार्मोन का उत्पादन करती है जो शरीर में चयापचय प्रक्रियाओं और जल-इलेक्ट्रोलाइट संतुलन को नियंत्रित करती है।
इसका आकार तितली जैसा होता है और यह गर्दन के निचले भाग में स्थित होता है, जो स्वरयंत्र के चारों ओर अपनी पालियाँ लपेटता है।
थायरॉयड ग्रंथि के घातक नियोप्लाज्म अपेक्षाकृत दुर्लभ हैं: वे कैंसर के सभी निदान मामलों में से केवल 1% के लिए जिम्मेदार हैं।
इनमें से 80% कम आक्रामक पैपिलरी कैंसर हैं। इस रूप के साथ, पुनर्प्राप्ति का पूर्वानुमान अक्सर सकारात्मक होता है। हालाँकि, सफल उपचार के बाद भी, थायराइड कैंसर अक्सर दोबारा हो जाता है।
थायराइड कैंसर के चार रूप होते हैं। विभेदित घातक ट्यूमर में पैपिलरी कैंसर शामिल है, जो थायरोसाइट्स से बनता है और आसानी से इलाज योग्य है, कूपिक - एक अधिक आक्रामक रूप जो उपचार के लिए कम प्रतिक्रिया करता है, और मेडुलरी कैंसर, जो पैराफोलिक्युलर एंडोक्रिनोसाइट्स से विकसित होता है और तेजी से मेटास्टेसिस होने का खतरा होता है।
अपरिभाषित - एनाप्लास्टिक थायराइड कैंसर। यह सबसे दुर्लभ और सबसे खतरनाक ट्यूमर है जो तेजी से बढ़ता है, थायरॉयड ग्रंथि से सटे अंगों को प्रभावित करता है और जल्दी मेटास्टेसिस करता है।

अल्ट्रासाउंड पर पैपिलरी थायराइड कैंसर
दुर्लभ मामलों में, थायरॉइड ग्रंथि सार्कोमा, लिम्फोमा और स्क्वैमस सेल कार्सिनोमा के विकास का स्थल भी बन जाती है।
थायराइड कैंसर का निदान करने के लिए एक संपूर्ण जांच की आवश्यकता होती है, जिसमें निम्नलिखित चरण शामिल हैं:
- एक ऑन्कोलॉजिस्ट के साथ परामर्श और चिकित्सा इतिहास संग्रह-कैंसर में मरीजों को गर्दन में गांठें, गांठें, ऊतकों में सूजन, थायरॉयड ग्रंथि में दर्द, निगलने में कठिनाई, सूखी खांसी, स्वरयंत्र पर ट्यूमर के दबाव के कारण आवाज में बदलाव की शिकायत होती है।
- थायरॉयड ग्रंथि का स्पर्शन, ग्रीवा और कान के पीछे लसीकापर्व. घातक ट्यूमर आमतौर पर छूने पर गांठदार होते हैं, वे आसन्न ऊतकों से स्थिर रूप से जुड़े होते हैं और उनका आकार अनियमित होता है।
- थायरॉइड ग्रंथि का अल्ट्रासाउंड।एक अल्ट्रासाउंड परीक्षा का उपयोग करके, आप गठन की संरचना, अंग की स्थिति का पता लगा सकते हैं, इसके लोब्यूल की विषमता से शुरू होकर परिवर्तित ऊतक के छोटे क्षेत्रों की उपस्थिति के साथ समाप्त हो सकते हैं जिन्हें स्पर्श नहीं किया जा सकता है।
- रेडियोआइसोटोप स्कैनिंग, या सिंटिग्राफी।यह प्रक्रिया नोड्स को अलग करना संभव बनाती है, जो अक्सर विषाक्त गोइटर में होते हैं, अन्य संरचनाओं से, जिनमें कैंसर भी शामिल है।
- बारीक सुई बायोप्सी.ट्यूमर की मोटाई से थोड़ी मात्रा में ऊतक लेना, कोशिकाओं की इम्यूनोकेमिकल और हिस्टोलॉजिकल जांच ट्यूमर की प्रकृति का निर्धारण करने का एकमात्र विश्वसनीय तरीका है।
यदि मेटास्टेसिस का संदेह है, तो गुर्दे, अधिवृक्क ग्रंथियों, यकृत और अंग के एक्स-रे के अल्ट्रासाउंड की भी आवश्यकता होती है छातीऔर आंतें.
आमतौर पर इस्तेमाल किया जाने वाला शब्द "केशिका थायरॉइड कैंसर" वास्तव में पैपिलरी कैंसर के लिए एक मिथ्या नाम है।
रक्त वाहिकाओं की उपकला कोशिकाओं से एक और घातक ट्यूमर बनता है - एंजियोसारकोमा, और यह बहुत दुर्लभ है।
थायराइड कैंसर का इलाज कैसे करें?
 किसी भी अन्य घातक नियोप्लाज्म के उपचार की तरह, थायरॉयड कैंसर के इलाज के लिए निम्नलिखित का उपयोग किया जाता है:
किसी भी अन्य घातक नियोप्लाज्म के उपचार की तरह, थायरॉयड कैंसर के इलाज के लिए निम्नलिखित का उपयोग किया जाता है:
- आयोडीन के रेडियोधर्मी आइसोटोप के साथ थायरॉयड ऊतक का विकिरण (रेडियोधर्मी आयोडीन के साथ थायरॉयड कैंसर का उपचार);
- विकिरण चिकित्सा;
- कीमोथेरेपी;
- लक्षित (लक्षित) चिकित्सा।
ज्यादातर मामलों में सर्जरी के बिना ऐसा करना संभव नहीं है। इसकी सीमा कैंसर के रूप और अवस्था के साथ-साथ ट्यूमर के आकार पर भी निर्भर करती है। पैपिलरी कैंसर के मामले में, यदि ट्यूमर छोटा है, मेटास्टेसिस नहीं हुआ है और आसपास के अंगों में विकसित नहीं हुआ है, तो थायरॉयड ग्रंथि के एक लोब को संरक्षित किया जा सकता है। हालाँकि, इसके पूर्ण निष्कासन के साथ रैडिकल सर्जरी को अधिक बेहतर विकल्प माना जाता है, क्योंकि यह व्यावहारिक रूप से पुनरावृत्ति की संभावना को समाप्त कर देता है।
यह उपशामक ऑपरेशनों का भी उल्लेख करने योग्य है, जो असाध्य रोगियों के जीवन की गुणवत्ता में सुधार के लिए किए जाते हैं - उनका उद्देश्य मुख्य रूप से रक्त वाहिकाओं और तंत्रिकाओं के संपीड़न को समाप्त करना है, न कि ट्यूमर को पूरी तरह से हटाना।
चूंकि थायरॉइड कोशिकाओं में सक्रिय रूप से आयोडीन जमा करने की क्षमता होती है, इसलिए इसके आइसोटोप में से एक, आयोडीन-311, का उपयोग स्थानीय रेडियोधर्मी विकिरण के लिए किया जाता है।
 आयोडीन युक्त दवाएं मौखिक रूप से ली जाती हैं और आंत में अवशोषित होकर थायरोसाइट्स में जमा हो जाती हैं।
आयोडीन युक्त दवाएं मौखिक रूप से ली जाती हैं और आंत में अवशोषित होकर थायरोसाइट्स में जमा हो जाती हैं।
बीटा और गामा विकिरण तेजी से बढ़ने वाली कैंसर कोशिकाओं को नष्ट कर देते हैं।
इस पद्धति का उपयोग स्वतंत्र रूप से और सर्जरी के साथ संयोजन में किया जाता है।
विकिरण चिकित्सा, जिसका उद्देश्य बीटा, गामा और एक्स-रे विकिरण (विशेष रूप से थायरॉयड ग्रंथि में स्थानीय लिम्फोमा के खिलाफ प्रभावी) का उपयोग करके घातक नवोप्लाज्म को नष्ट करना है, आमतौर पर सर्जरी के बाद शरीर के ऊतकों में शेष दोषपूर्ण कोशिकाओं को खत्म करने के लिए उपयोग किया जाता है। लेकिन कुछ मामलों में, इसका उपयोग सर्जरी से पहले भी किया जाता है, जब ट्यूमर की मात्रा को कम करना आवश्यक होता है, साथ ही कैंसर के निष्क्रिय रूपों में, ट्यूमर के विकास को धीमा करके रोगी की स्थिति को कम करने के लिए भी किया जाता है।
थायराइड कैंसर के लिए कीमोथेरेपी अप्रभावी है और इसका उपयोग शायद ही कभी किया जाता है, केवल तभी जब ट्यूमर अन्य प्रकार की चिकित्सा के लिए प्रतिरोधी होता है और इसमें व्यापक मेटास्टेस होते हैं।
पारंपरिक कीमोथेरेपी के विपरीत, लक्षित थेरेपी का उद्देश्य सभी तेजी से बढ़ने वाली कोशिकाओं पर नहीं, बल्कि केवल थायरॉयड ग्रंथि की घातक कोशिकाओं पर होता है, इसलिए यह ऐसी गंभीर जटिलताओं का कारण नहीं बनती है और रोगियों द्वारा इसे सहन करना आसान होता है। इस पद्धति का फिलहाल पर्याप्त अध्ययन नहीं किया गया है, और इसके उपयोग के बाद पांच साल तक जीवित रहने पर अभी तक कोई आंकड़े नहीं हैं।
पैपिलरी थायरॉइड कैंसर के वंशानुगत रूप होते हैं, जो रोग के निदान किए गए लगभग 5% मामलों के लिए जिम्मेदार होते हैं। यह साधारण पैपिलरी कैंसर की तुलना में अधिक आक्रामक है और इसके दोबारा होने का खतरा है।
इसलिए, यदि परिवार में कोई करीबी रिश्तेदार इस बीमारी से पीड़ित है, तो MEN-2A उत्परिवर्तन के लिए डीएनए परीक्षण कराने की सिफारिश की जाती है। यदि इस उत्परिवर्तन का पता लगाया जाता है, तो हार्मोन थेरेपी के बाद थायरॉयड ग्रंथि को रोगनिरोधी हटाने का संकेत दिया जाता है।
लोक उपचार से उपचार
 पारंपरिक चिकित्सा को किसी भी परिस्थिति में पारंपरिक कैंसर चिकित्सा का प्रतिस्थापन नहीं बनना चाहिए।
पारंपरिक चिकित्सा को किसी भी परिस्थिति में पारंपरिक कैंसर चिकित्सा का प्रतिस्थापन नहीं बनना चाहिए।
इस तथ्य के बावजूद कि मानव शरीर विकिरण या कीमोथेरेपी की तुलना में हर्बल उपचार को अधिक आसानी से सहन करता है, वे आमतौर पर तेजी से बढ़ने वाले घातक ट्यूमर के खिलाफ शक्तिहीन होते हैं।
हालाँकि, उनमें से कई कैंसर के खिलाफ लड़ाई में अच्छी मदद हो सकते हैं।
कुछ लोक उपचार, कैंसर रोगियों के लिए अनुशंसित, स्वयं खतरनाक हो सकता है: आर्सेनिक और चीनी का मिश्रण, जहरीला वेख, हेलबोर अत्यधिक जहरीला होता है। इसलिए, इनका उपयोग फायदे से ज्यादा नुकसान पहुंचा सकता है। लेकिन कम विषैले और पूरी तरह से गैर विषैले हर्बल तैयारियाँ भी हैं।
कुछ रेसिपी नीचे दी गई हैं।
- 100 ग्राम चेरनोबिल और बर्नेट जड़ों के लिए, आपको किर्कज़ोन और सेज के कुचले हुए हरे भागों की समान मात्रा, साथ ही 50 ग्राम चिनार की कलियाँ, हेमलॉक पुष्पक्रम और सफेद मिस्टलेटो लेने की आवश्यकता है। जलसेक तैयार करने के लिए, संग्रह के 3 बड़े चम्मच उबलते पानी की एक लीटर के साथ डाला जाता है, और फिर रात भर थर्मस में छोड़ दिया जाता है। आपको उत्पाद को एक बार में एक गिलास, दिन में चार बार पीना होगा। चूंकि हेमलॉक और मिस्टलेटो जहरीले होते हैं, इसलिए उपचार का कोर्स दो सप्ताह से अधिक नहीं चलना चाहिए। कोर्स के बीच कम से कम दो महीने का अंतर रखना जरूरी है।
- 50 ग्राम लवेज, लेमन बाम और कॉकलेबर लें। समान अनुपात में ली गई जड़ी-बूटियों के मिश्रण के दो बड़े चम्मच 0.5 लीटर पानी में डालें और उबाल लें। काढ़ा दिन में दो बार पीना चाहिए, एक खुराक के लिए एक गिलास पर्याप्त है।
- 75 ग्राम लिंडेन और बिगफ्लावर, कलैंडिन, वाइबर्नम के युवा अंकुर और 50 ग्राम हरा वर्मवुड लें। परिणामी मिश्रण का एक बड़ा चमचा एक गिलास पानी के साथ पीसा जाता है और 5-10 मिनट के लिए डाला जाता है। दैनिक खुराक दो गिलास है। कीड़ा जड़ी के अर्क को मिलने वाले तीव्र कड़वे स्वाद को छुपाने के लिए, आप इसमें थोड़ी सी चीनी या शहद मिला सकते हैं।
 योग शरीर को बीमारी से लड़ने में मदद करने का एक और तरीका है।
योग शरीर को बीमारी से लड़ने में मदद करने का एक और तरीका है।
ऐसे आसन और साँस लेने के व्यायाम जिन्हें करते समय गंभीर तनाव की आवश्यकता नहीं होती है, गंभीर स्थिति वाले रोगियों के लिए भी अनुशंसित हैं।
उनका घातक कोशिकाओं पर सीधा प्रभाव नहीं पड़ता है, लेकिन उनके सामान्य सुदृढ़ीकरण प्रभाव, बेहतर रक्त परिसंचरण और अंतःस्रावी ग्रंथियों की हल्की उत्तेजना के कारण, वे उपचार को सहना आसान बनाते हैं और सर्जरी और विकिरण चिकित्सा के बाद तेजी से ठीक हो जाते हैं।
सर्जरी के बाद पुनर्वास और नियंत्रण
 थायरॉयड ट्यूमर को हटाने के बाद, रोगी को तीन साल तक हर छह महीने में कम से कम एक बार एंडोक्रिनोलॉजिस्ट द्वारा जांच की जानी चाहिए।
थायरॉयड ट्यूमर को हटाने के बाद, रोगी को तीन साल तक हर छह महीने में कम से कम एक बार एंडोक्रिनोलॉजिस्ट द्वारा जांच की जानी चाहिए।
इस अवधि के बाद, निवारक परीक्षाओं में कम बार भाग लिया जा सकता है - वर्ष में एक बार।
जांच के दौरान, दोबारा दोबारा होने की स्थिति में नए ट्यूमर की उपस्थिति का तुरंत पता लगाने के लिए डॉक्टर थायरॉइड ग्रंथि और आस-पास के लिम्फ नोड्स को टटोलता है।
यदि आवश्यक हो, तो संभावित पुनरावृत्ति का शीघ्र पता लगाने के लिए गर्दन क्षेत्र का अल्ट्रासाउंड और थायरोग्लोबुलिन के लिए रक्त परीक्षण भी किया जा सकता है।
चूँकि थायरॉयड ग्रंथि का आंशिक या पूर्ण उच्छेदन रोगी को थायरॉयड-उत्तेजक हार्मोन के प्राकृतिक स्रोत से वंचित कर देता है, जिससे हाइपोथायरायडिज्म होता है, सर्जरी के बाद प्रतिस्थापन चिकित्सा आवश्यक है। हार्मोन की खुराक व्यक्तिगत रूप से निर्धारित की जाती है।
आहार एक महत्वपूर्ण भूमिका निभाता है। थायराइड कैंसर से पीड़ित मरीजों के साथ-साथ जो लोग इस बीमारी से निपटने में कामयाब रहे हैं, उन्हें शाकाहारी भोजन खाने की सलाह दी जाती है। उच्च सामग्रीओमेगा-3 फैटी एसिड, सेलेनियम, लाइकोपीन, विटामिन सी, ई और बी 12। आयोडीन की अधिकता और कमी दोनों से बचना चाहिए।
जैसे ही रोगी की स्थिति स्थिर हो जाए, उसे सरल कार्य शुरू करना होगा शारीरिक व्यायाम. तैराकी, पैदल चलना और एरोबिक्स दिखाया जाता है।
ज्यादातर मामलों में कैंसर ट्यूमर के सर्जिकल और रूढ़िवादी दोनों उपचार में गंभीर जटिलताएं शामिल होती हैं। इसलिए, एक स्वस्थ जीवन शैली उचित पोषणऔर पुनर्प्राप्ति अवधि के दौरान मध्यम शारीरिक गतिविधि बहुत महत्वपूर्ण है।
थायराइड कैंसर की पुनरावृत्ति
 थायराइड ट्यूमर, विशेष रूप से पैपिलरी कैंसर, अक्सर हल्के आक्रामक होते हैं और गंभीर लक्षणों के बिना दशकों तक रह सकते हैं।
थायराइड ट्यूमर, विशेष रूप से पैपिलरी कैंसर, अक्सर हल्के आक्रामक होते हैं और गंभीर लक्षणों के बिना दशकों तक रह सकते हैं।
हालाँकि, वे दोबारा लौटने की प्रवृत्ति में घातक हैं।
थायरॉयड ग्रंथि को आंशिक रूप से हटाने के साथ, कैंसर के दोबारा लौटने का जोखिम बहुत अधिक है - यह लगभग 30% है। पूर्ण अंग उच्छेदन इसे 10% तक कम कर देता है।
निम्नलिखित कारकों से पुनरावृत्ति की संभावना बढ़ जाती है:
- रोगी की वृद्धावस्था;
- ट्यूमर का अधूरा निष्कासन;
- आसपास के ऊतकों और वाहिकाओं पर सूक्ष्म और स्थूल आक्रमण;
- लिम्फ नोड्स और आंतरिक अंगों में मेटास्टेस की उपस्थिति;
- कैंसर के अन्य रूपों की उपस्थिति.
बार-बार होने वाला थायराइड कैंसर तीन प्रकार का होता है:
- स्थानीय,जिसमें थायरॉयड ग्रंथि के स्थान पर एक नया ट्यूमर दिखाई देता है। एक स्थानीय पुनरावृत्ति का संकेत नोड्स, गर्दन में गांठ, सूखी खांसी, आवाज की हानि और थायरॉयड ग्रंथि में नियोप्लाज्म की विशेषता वाले अन्य लक्षणों की उपस्थिति से होता है।
- क्षेत्रीय– यह सर्वाइकल लिम्फ नोड्स को प्रभावित करता है। इसे लेटरल नेक सिस्ट भी कहा जाता है। यह लिम्फ नोड्स में तेज वृद्धि और कोमल ऊतकों की सूजन से प्रकट होता है।
- मेटास्टेसिस के साथ पुनरावृत्तिदूर के अंगों में ट्यूमर के विकास से प्रकट होता है। इस मामले में, प्रभावित अंगों के लक्षण प्रबल होते हैं।
थायरॉयड कैंसर की पुनरावृत्ति की स्थिति में उपचारात्मक उपाय और उपचार का पूर्वानुमान कई कारकों पर निर्भर करता है - रोगी की उम्र, मेटास्टेस की संख्या और उनका स्थान।
 थायराइड कैंसर विभिन्न प्रकार के होते हैं। यह सबसे खतरनाक रूप नहीं है, लेकिन आम तौर पर इसका पूर्वानुमान खराब होता है।
थायराइड कैंसर विभिन्न प्रकार के होते हैं। यह सबसे खतरनाक रूप नहीं है, लेकिन आम तौर पर इसका पूर्वानुमान खराब होता है।
आप महिलाओं में थायराइड कैंसर के लक्षणों के बारे में पढ़ सकते हैं।
जीवित रहने की संभावना
 स्टेज I पर विभेदित ट्यूमर का निदान 5 वर्षों तक 100% अस्तित्व सुनिश्चित करता है।
स्टेज I पर विभेदित ट्यूमर का निदान 5 वर्षों तक 100% अस्तित्व सुनिश्चित करता है।
चरण II में, पैपिलरी और फॉलिक्यूलर कैंसर से पीड़ित लोगों की जीवित रहने की दर भी 100% के करीब है, मेडुलरी - 98%।
चरण III में यह क्रमशः 93%, 71% और 81% है, चरण IV में - 51%, 50% और 28%।
एनाप्लास्टिक कैंसर रोगी को बहुत कम मौका देता है। बीमारी के इस रूप के लिए पांच साल की जीवित रहने की दर लगभग 7% है।
 दुनिया की 1% से भी कम आबादी के पास इसे पाने का मौका है। हालाँकि, आपको पैथोलॉजी के लक्षणों के बारे में जानने की ज़रूरत है, क्योंकि शीघ्र निदान के साथ, ठीक होने की संभावना बहुत अधिक है।
दुनिया की 1% से भी कम आबादी के पास इसे पाने का मौका है। हालाँकि, आपको पैथोलॉजी के लक्षणों के बारे में जानने की ज़रूरत है, क्योंकि शीघ्र निदान के साथ, ठीक होने की संभावना बहुत अधिक है।
जीवित रहने और पूर्ण इलाज की संभावना न केवल कैंसर के रूप और चरण पर निर्भर करती है, बल्कि रोगी की उम्र, उसकी सामान्य स्थिति और उपचार के प्रति ट्यूमर की प्रतिक्रिया पर भी निर्भर करती है।
विज्ञान निरंतर आगे बढ़ रहा है। चिकित्सा भी इसका अनुसरण कर रही है। इसलिए, जो बीमारियाँ पहले घातक मानी जाती थीं, अब उनका इलाज संभव है। ऑन्कोलॉजिकल रोग- यह मौत की सज़ा नहीं है, और कैंसर के बाद के चरणों में भी, सही उपचार रणनीति के साथ, जीवित रहना संभव है।
विषय पर वीडियो
कैंसर की घटनाओं की समग्र संरचना में, थायराइड कैंसर का हिस्सा छोटा है, लेकिन महिलाओं में इसका निदान अधिक बार किया जाता है। इसलिए, उनके लिए अपने स्वास्थ्य पर ध्यान देना विशेष रूप से महत्वपूर्ण है। डॉक्टर के साथ समय पर परामर्श आपको प्रारंभिक, उपचार योग्य चरणों में बीमारी के लक्षणों की पहचान करने की अनुमति देता है और अंग कार्य की पूर्ण बहाली की संभावना बढ़ाता है।
थायरॉयड ग्रंथि क्या है
थायरॉयड ग्रंथि (या थायरॉयड ग्रंथि) एक अंतःस्रावी अंग है। यह गर्दन के सामने, स्वरयंत्र के नीचे, श्वासनली पर स्थित होता है। थायराइड हार्मोन चयापचय को विनियमित करने में महत्वपूर्ण भूमिका निभाते हैं।
थायराइड कैंसर क्या है
थायराइड कैंसर एक घातक नियोप्लाज्म है जो थायराइड कोशिकाओं से विकसित होता है। यह काफी दुर्लभ है. सभी ट्यूमर में यह लगभग 1-2% होता है।
यह बीमारी मुख्य रूप से 45-60 वर्ष की आयु के लोगों में दर्ज की जाती है।
आंकड़ों के मुताबिक, पुरुषों की तुलना में महिलाओं में थायराइड कैंसर से पीड़ित होने की संभावना चार गुना अधिक होती है, हालांकि उम्र के साथ मानवता के मजबूत आधे हिस्से में इस बीमारी के होने का खतरा बढ़ जाता है।
इस बीमारी को एडेनोकार्सिनोमा या थायरॉयड कार्सिनोमा भी कहा जाता है।
वर्गीकरण
कई वर्गीकरण हैं.
थायराइड ट्यूमर का हिस्टोलॉजिकल वर्गीकरण
- पैपिलरी कैंसर. सभी थायरॉयड ट्यूमर का लगभग 80% यही होता है। संभावित रूप से सबसे अनुकूल, धीरे-धीरे बढ़ता है, उपचार के प्रति अच्छी प्रतिक्रिया देता है।
- कूपिक कैंसर. यह फॉर्म लगभग दस प्रतिशत का है। यह पिछले वाले से अधिक खतरनाक है, लेकिन ज्यादातर मामलों में पूर्ण पुनर्प्राप्ति प्राप्त करना संभव है।
- मेडुलरी कैंसर. यह थायराइड ट्यूमर की संरचना के पांच से छह प्रतिशत हिस्से पर कब्जा कर लेता है। पूर्वानुमान काफी प्रतिकूल है, क्योंकि बीमारी का पता काफी देर से चलता है।
- एनाप्लास्टिक अविभेदित कैंसर। सबसे दुर्लभ प्रजातियों में से एक. पूर्वानुमान बेहद प्रतिकूल है, क्योंकि इसका पता बाद के चरणों में ही चलता है, जब रोगी की मदद करना व्यावहारिक रूप से असंभव होता है।
थायराइड कैंसर का अंतर्राष्ट्रीय नैदानिक वर्गीकरण टीएनएम
यह ध्यान दिया जाना चाहिए कि इस वर्गीकरण का उपयोग न केवल थायरॉयड ट्यूमर के लिए किया जाता है, बल्कि सामान्य रूप से नियोप्लाज्म के लिए भी किया जाता है।
टी - प्राथमिक ट्यूमर
ट्यूमर के आकार और विस्तार को ध्यान में रखा जाता है। स्पष्टीकरण के लिए 1 से 4 तक की संख्याओं का उपयोग किया जाता है। आकार जितना बड़ा होगा और ट्यूमर थायरॉयड कैप्सूल से आगे बढ़ेगा, पूर्वानुमान उतना ही खराब होगा।
एन - क्षेत्रीय लिम्फ नोड्स
सरवाइकल नोड्स और ऊपरी मीडियास्टिनम के नोड्स पर विचार किया जाता है। लिम्फ नोड्स में परिवर्तन की वृद्धि या अनुपस्थिति को ध्यान में रखा जाता है। यदि नोड्स बढ़े हुए हैं, तो यह अधिक प्रतिकूल पूर्वानुमानित स्थिति है।
एम - दूर के मेटास्टेस
अन्य अंगों में मेटास्टेसिस की उपस्थिति या अनुपस्थिति को इंगित करता है। मेटास्टेस की उपस्थिति रोग के अंतिम चरण में संक्रमण का संकेत देती है।
रोग की अवस्था के आधार पर वर्गीकरण
- चरण 1: नियोप्लाज्म स्पष्ट रूप से स्थानीयकृत है, कैप्सूल नहीं बदला गया है, कोई मेटास्टेस नहीं हैं।
- स्टेज 2ए: कैप्सूल विरूपण होता है, लेकिन कोई मेटास्टेस नहीं होते हैं।
- स्टेज 2बी: एक तरफ बढ़े हुए लिम्फ नोड्स होते हैं।
- स्टेज 3: लिम्फ नोड्स दोनों तरफ बढ़ जाते हैं, ट्यूमर कैप्सूल से आगे तक फैल जाता है।
- चरण 4: पड़ोसी अंगों में अंकुरण और/या अन्य अंगों और प्रणालियों में मेटास्टेस।
महिलाओं में थायराइड कैंसर के विकास के कारण और कारक
महिलाओं में थायराइड कैंसर के कारणों को विशेषज्ञ पूरी तरह से नहीं समझ पाए हैं। हालाँकि, ऐसे ज्ञात कारक हैं जो इसके विकास की संभावना को बढ़ाते हैं:
- विभिन्न रेडियोधर्मी जोखिम (उदाहरण के लिए, चेरनोबिल परमाणु ऊर्जा संयंत्र में दुर्घटना के बाद, रुग्णता में बीस गुना वृद्धि दर्ज की गई);
- विकिरण चिकित्सा;
- पैंतालीस वर्ष से अधिक आयु;
- वंशागति;
- हानिकारक कार्य परिस्थितियाँ (आयनीकरण विकिरण);
- लगातार तनावपूर्ण स्थितियाँ;
- धूम्रपान;
- थायरॉयड ग्रंथि के रोग (गण्डमाला);
- अन्य ट्यूमर की उपस्थिति.
थायराइड कैंसर के लक्षण
रोग की शुरुआत में, लक्षण पूरी तरह से अनुपस्थित हो सकते हैं। जैसे-जैसे ट्यूमर बढ़ता है, रोगी को चिंता होने लगती है:
- सिर की विभिन्न स्थितियों के साथ गर्दन में असुविधा;
- आवाज की कर्कशता;
- एक ट्यूमर जैसी संरचना जो दर्द रहित रूप से विस्थापित हो जाती है (आमतौर पर एक तरफ)।
यदि कोई महिला किसी विशेषज्ञ के पास नहीं जाती है, तो उसे निगलने में समस्या, सांस लेने में कठिनाई और "गले में गांठ" का एहसास होता है।
प्रक्रिया के चरण के आधार पर थायराइड कैंसर के लक्षण बढ़ते हैं:
- चरण 1. इस चरण में, रोगी को आमतौर पर किसी भी संवेदना का अनुभव नहीं होता है और वह रोग की उपस्थिति से अनजान होता है।
- चरण 2. इस चरण में, एक गांठ महसूस की जा सकती है, जो अक्सर गर्दन की विकृति के कारण नग्न आंखों से दिखाई देती है। एक महिला को गर्दन क्षेत्र में असुविधा का अनुभव हो सकता है।
- चरण 3. अच्छी तरह से स्पर्श करना संभव है वॉल्यूमेट्रिक शिक्षागर्दन क्षेत्र में, लिम्फ नोड्स। आप त्वचा के नीचे ट्यूमर जैसी संरचना स्पष्ट रूप से देख सकते हैं। आसपास के अंगों के संपीड़न के लक्षण प्रकट होते हैं:
- सांस की तकलीफ देखी जाती है;
- रोगी को बोलने में कठिनाई होती है;
- आवाज कर्कश हो जाती है;
- निगलने में दिक्कत होती है;
- साँस लेना और भी कठिन हो जाता है।
- चरण 4. पड़ोसी अंगों में मेटास्टेस का पता लगाया जाता है। प्रक्रिया के सामान्यीकरण के संकेत प्रकट होते हैं:
- भूख में कमी;
- तेजी से वजन कम होना;
- दौरे और दम घुटना.
प्रारंभिक अवस्था में रोग का निदान करने की विधियाँ
सबसे पहले डॉक्टर मरीज की शिकायतों की पहचान करता है। इतिहास एकत्र किया जाता है, यानी रहने की स्थिति, पिछली बीमारियों और ऑपरेशनों, पुरानी और वंशानुगत बीमारियों, संभावित एलर्जी प्रतिक्रियाओं के बारे में जानकारी।
यदि आवश्यक हो, तो रोग के विकास की शुरुआत में ही उसका पता लगाने के लिए विभिन्न शोध विधियों का उपयोग किया जाता है।
विश्लेषण और वाद्य अनुसंधान विधियाँ
पहले लक्षणों का पता लगाने के लिए विभिन्न प्रयोगशाला और वाद्य तरीकों का उपयोग किया जाता है:
- अल्ट्रासोनोग्राफी। स्क्रीनिंग विधि के रूप में उपयोग किया जाता है। आपको नोड्यूल की उपस्थिति निर्धारित करने और ग्रंथि के आकार का आकलन करने की अनुमति देता है।
- रक्त विश्लेषण. थायराइड हार्मोन (आयोडीन युक्त हार्मोन, कैल्सीटोनिन) का स्तर मापा जाता है।
- बायोप्सी. अल्ट्रासाउंड नियंत्रण के तहत, सामग्री एकत्र की जाती है और ट्यूमर के लक्षणों के लिए उसका आगे विश्लेषण किया जाता है।
- चुंबकीय अनुनाद चिकित्सा और कंप्यूटेड टोमोग्राफी। विभिन्न अंगों में मेटास्टेस की उपस्थिति का निर्धारण करने के लिए ये विधियाँ बाद के चरणों में जानकारीपूर्ण हैं।
निम्नलिखित बीमारियों का विभेदक निदान किया जाना चाहिए:
- थायराइड गण्डमाला;
- मीडियास्टिनल ट्यूमर;
- थायरॉइड ग्रंथि की सूजन;
- डिम्बग्रंथि ट्यूमर (टेराटोमा)।
उपचार एवं पुनर्वास
ट्यूमर की प्रकृति, उसके स्थान और प्रक्रिया के चरण के आधार पर थायराइड कैंसर के इलाज के विभिन्न तरीके हैं।
दवाई से उपचार
वर्तमान में, कीमोथेरेपी का उपयोग केवल सहायक उपचार के रूप में या ऐसी स्थितियों के लिए किया जाता है जहां उपचार नहीं किया जा सकता है। शल्य चिकित्सा. थायराइड दवाओं की उच्च खुराक का उपयोग किया जाता है, उदाहरण के लिए, लेवोथायरोक्सिन सोडियम, जो ट्यूमर के विकास को धीमा कर देता है। ऑपरेशन किए गए रोगियों में, उन्हीं दवाओं के साथ प्रतिस्थापन चिकित्सा का उपयोग किया जाता है, लेकिन कम खुराक में।
थायराइड दवाएं थायरोक्सिन जैसे प्राकृतिक थायराइड हार्मोन के सिंथेटिक एनालॉग हैं। ग्रंथि को हटाने के बाद मध्यम खुराक का उपयोग प्रतिस्थापन चिकित्सा के रूप में किया जाता है। टीएसएच (थायराइड-उत्तेजक हार्मोन) के उत्पादन को दबाने के लिए उच्च खुराक आवश्यक है। टीएसएच का कार्य थायरॉयड ग्रंथि को उत्तेजित करना है। थायरॉयड ग्रंथि की उत्तेजना को कम करने के लिए उच्च खुराक आवश्यक है, और यह बदले में, पुनरावृत्ति के जोखिम को कम करता है।
शल्य चिकित्सा संबंधी व्यवधान
आज, थायरॉयड एडेनोकार्सिनोमा के लिए सर्जरी मुख्य और मुख्य उपचार पद्धति है। इस मामले में, रिसेक्शन (ग्रंथि के हिस्से को हटाना) या थायरॉयडेक्टॉमी (अंग को पूरी तरह से हटाना) संभव है।
उच्छेदन के लिए संकेत:
- रोग के प्रारंभिक चरण;
- महिला की उम्र पचास वर्ष से कम है;
- ट्यूमर का स्थान (उदाहरण के लिए, जब यह केवल एक लोब को प्रभावित करता है)।
थायरॉयडेक्टॉमी के लिए संकेत:
- रोग का III-IV चरण;
- पचास वर्ष से अधिक आयु;
- ग्रंथि से परे आसपास के ऊतकों में ट्यूमर का अंकुरण;
- मौजूदा मेटास्टेसिस।
रेडियोधर्मी आयोडीन से उपचार
यह विकिरण चिकित्सा की विधियों में से एक है। मुख्य रूप से इसे हटाने के बाद थायरॉयड कार्सिनोमा के मेटास्टेसिस का इलाज करने के लिए उपयोग किया जाता है। उपचार से पहले, आयोडीन के प्रति कोशिकाओं की संवेदनशीलता को बढ़ाने के लिए आयोडीन और आयोडीन युक्त दवाओं को आहार से बाहर रखा जाता है। आयोडीन आइसोटोप को अंतःशिरा या टैबलेट के रूप में शरीर में डाला जाता है। शरीर में एक बार यह थायरॉयड ग्रंथि की कोशिकाओं में जमा हो जाता है। विकिरण के प्रभाव में, ग्रंथि कोशिकाएं (प्रभावित और स्वस्थ दोनों) नष्ट हो जाती हैं, जिसका अन्य अंगों पर लगभग कोई प्रभाव नहीं पड़ता है।
एक्स-रे थेरेपी (गामा थेरेपी)
विकिरण चिकित्सा के बाहरी तरीकों को संदर्भित करता है। विधि का सार विकिरण के बाहरी स्रोत से ग्रंथि को विकिरणित करना है। मुख्य रूप से मेटास्टेस की उपस्थिति में उपयोग किया जाता है।
आहार
- पत्ता गोभी;
- मटर;
- सोरेल;
- मूली;
- टमाटर;
- संतरे;
- नींबू;
- खट्टी मलाई;
- कॉटेज चीज़।
खाद्य पदार्थ जो आपको खाने चाहिए - गैलरी
पत्तागोभी विटामिन का स्रोत है  मटर विटामिन का एक समृद्ध स्रोत हैं
मटर विटामिन का एक समृद्ध स्रोत हैं  सोरेल का शांत प्रभाव पड़ता है
सोरेल का शांत प्रभाव पड़ता है  संतरा विटामिन सी का स्रोत है
संतरा विटामिन सी का स्रोत है  नींबू विटामिन सी का स्रोत है
नींबू विटामिन सी का स्रोत है  खट्टा क्रीम प्रोटीन का एक स्रोत है
खट्टा क्रीम प्रोटीन का एक स्रोत है  पनीर एक उच्च प्रोटीन उत्पाद है
पनीर एक उच्च प्रोटीन उत्पाद है
अवांछनीय उत्पाद होंगे:
- चिकन अंडे की जर्दी;
- सोया उत्पाद;
- आयोडीन युक्त उत्पाद.
खाद्य पदार्थ जो आपको नहीं खाने चाहिए - गैलरी
 अंडे की जर्दी थायराइड ट्यूमर वाले रोगियों के लिए वर्जित है
अंडे की जर्दी थायराइड ट्यूमर वाले रोगियों के लिए वर्जित है  आयोडीन युक्त खाद्य पदार्थ रोग की स्थिति को और खराब कर देते हैं
आयोडीन युक्त खाद्य पदार्थ रोग की स्थिति को और खराब कर देते हैं  सोया युक्त उत्पाद रोगी की स्थिति पर नकारात्मक प्रभाव डालते हैं
सोया युक्त उत्पाद रोगी की स्थिति पर नकारात्मक प्रभाव डालते हैं
लोक उपचार
यह याद रखना चाहिए कि थायराइड कैंसर के लिए लोक उपचार का उपयोग केवल रोगी की स्थिति को कम करने के लिए किया जाता है, लेकिन मुख्य उपचार की जगह नहीं ले सकता। आपको पहले किसी विशेषज्ञ से सलाह लेनी चाहिए।
- देवदारू शंकु। युवा पाइन शंकु के लगभग तीस टुकड़े लें, उन्हें काट लें, डेढ़ लीटर 60% अल्कोहल डालें। दो सप्ताह के लिए आग्रह करें। उपयोग से पहले, जलसेक को फ़िल्टर करना आवश्यक है। तीन सप्ताह तक प्रतिदिन एक या दो बूँद पियें।
- सोरेल जड़ का आसव। कुछ हॉर्स सॉरल जड़ें लें और उन्हें काट लें। फिर इसमें डेढ़ लीटर वोदका डालें और दो से तीन सप्ताह के लिए छोड़ दें। भोजन के साथ दिन में तीन बार एक चम्मच लें।
- काली चिनार की कलियाँ। दो या तीन बड़े चम्मच किडनी लें और एक गिलास उबलता पानी (200 मिली) डालें। दो घंटे के लिए छोड़ दें. उपयोग करने से पहले, जलसेक को फ़िल्टर करें और भोजन के साथ दिन में तीन बार एक बड़ा चम्मच लें।
पुनर्वास
आवश्यक कार्य पूरा करने के बाद उपचारात्मक उपायविशेषज्ञ पर्यवेक्षण की आवश्यकता है. सर्जरी के बाद पहले वर्ष के दौरान हर तीन महीने में एक बार और बाद के वर्षों में हर छह महीने में एक बार अल्ट्रासाउंड जांच की सिफारिश की जाती है। पहले वर्ष के दौरान हर तीन महीने में एक बार, फिर हर छह महीने में एक बार डॉक्टर से जांच करानी चाहिए।
थायरॉयड ग्रंथि महत्वपूर्ण कार्य करती है। यदि इसे हटाने के लिए कोई ऑपरेशन किया गया था, तो तथाकथित प्रतिस्थापन चिकित्सा निर्धारित की जाती है। यह शरीर को पूरी तरह से आवश्यक हार्मोन प्रदान करेगा, जिसके उत्पादन के लिए थायरॉयड ग्रंथि जिम्मेदार थी। उन्हें निरंतर आधार पर प्राप्त किया जाएगा.
उपचार का पूर्वानुमान और संभावित परिणाम
उपचार का पूर्वानुमान काफी हद तक रोग के चरण और रूप से निर्धारित होता है।
पहले और दूसरे चरण में पैपिलरी, फॉलिक्यूलर और मेडुलरी थायरॉयड कैंसर के इलाज के बाद पांच साल तक जीवित रहने की दर लगभग 100% तक पहुंच जाती है। चरण IV में, जीवित रहने की दर लगभग 50% है। जबकि कैंसर के एनाप्लास्टिक रूपों के साथ, मृत्यु दर 90% तक पहुंच जाती है, क्योंकि अक्सर बीमारी की उपस्थिति का निर्धारण केवल बीमारी के अंतिम चरण में ही संभव होता है।
संभावित परिणाम:
- खून बह रहा है;
- संक्रामक रोग;
- ट्यूमर की पुनरावृत्ति;
- आवर्तक स्वरयंत्र तंत्रिका को नुकसान;
- आक्षेप;
- मांसपेशियों में दर्द।
रोकथाम
किसी बीमारी को रोकना उसके इलाज से हमेशा आसान होता है। इसलिए, निवारक उपाय महत्वपूर्ण हैं:
- अतिरिक्त वजन कम होना;
- आयनीकृत विकिरण की सीमा;
- हानिकारक कारकों के साथ काम करते समय सुरक्षा का उपयोग;
- एंडोक्रिनोलॉजिस्ट के पास व्यवस्थित दौरे।
थायराइड कैंसर - वीडियो
आज, थायराइड कैंसर अत्यधिक इलाज योग्य है। आधुनिक निदान विधियों के लिए धन्यवाद, प्रारंभिक अवस्था में बीमारी का पता लगाना और समय पर उपचार शुरू करना संभव है। इसलिए, यदि आपको थोड़ा सा भी संदेह हो तो आपको किसी विशेषज्ञ से मिलना चाहिए। साथ ही, डॉक्टर के पास निवारक दौरे की उपेक्षा नहीं की जानी चाहिए।